作者:李萌
患者男性,16岁,地中海贫血移植术后145 d,反复发热,咳嗽,咳少量黄痰,左膝关节皮肤疼痛,影像提示肺部感染。Tmax 38.9℃,WBC 13.99×109/L,中性粒细胞8.35×109/L。多次送检痰培养及血培养均为阴性,遂送检BALF行普通培养及mNGS。患者体温以反复波动但热峰不算太高为主要特点(图1)。
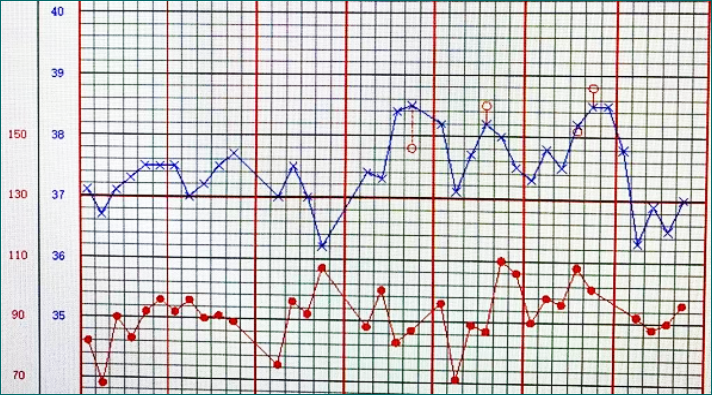
图1 患者体温变化情况
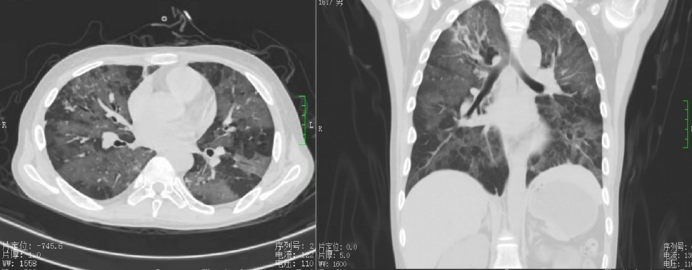
胸部CT示两肺纹理增粗紊乱;两肺各叶见多发斑片状、絮状、条索状密度增高影,边缘模糊,两肺呈“马赛克”改变(图2)。
BALF一般细菌及真菌培养均为阴性。病原学检查指标中,除G试验结果偏高(284)外,其他均无明显异常。下图为患者一段时间的用药情况,间隔几天就要调整抗生素方案,而且是全覆盖大包围(图3),即使如此,患者肺部感染仍然缓慢持续进展。

BALF mNGS结果回报:细环病毒(序列数72),解脲支原体(序列数275),痤疮丙酸杆菌(序列数16),奥斯陆莫拉菌(序列数17),解葡萄糖醛酸棒状杆菌(序列数4),表皮葡萄球菌(序列数4)。
查阅文献发现2017年和2020年发表的2篇文献分别记载了解脲支原体胸膜肺炎以及肺移植术后解脲支原体肺炎的案例[1,2]。当时设想,我们的这例患者是否也是这种情况。为了明确病原体,我们进行了进一步的验证。
病原体不可能凭空出现,也不可能凭空消失,解脲支原体(Uu)作为一种常见于泌尿生殖道感染的病原体,如果在患者肺部出现时,需要考虑其传播途径,所以我们先是怀疑存在Uu经血流播散的可能;而血中的Uu可分解尿素产生氨,与人体正常生理过程相反,可使血氨浓度升高,于是决定首先给患者进行血氨检查。2 h后结果回报患者血氨轻度升高(75 μmol/L)。但这一结果也可以解释为患者肝功能不全所致,因此血氨轻度升高仅可视为辅助性证据,而并非决定性证据。鉴于此,我们继续进行验证。取当时培养阴性的肺泡灌洗液直接进行Uu-DNA检测(PCR法)、培养和药敏试验。在mNGS报告中,除了Uu外,还存在不少呼吸道正常菌群,为了避免它们对药敏结果产生干扰,我们特意使用了一种能够有效抑制杂菌生长的抗干扰试剂并设立对照。左侧瓶为对照,液体为黄色透明。将患者肺泡灌洗液注入培养基,如果存在Uu,其分解尿素产生氨,会使整个反应体系呈碱性,因此右侧瓶液体颜色变红(图4)。Uu-DNA检测(PCR法)证实了肺泡灌洗液中含有1.53×106/ml的Uu DNA。这一水平是什么概念呢?以我院为例,绝大多数泌尿生殖道感染患者,在病变局部分泌物中的Uu的DNA大多为105/ml这个级别,而本例患者肺泡灌洗液中竟含有高出一个数量级的Uu,我们认为这很难用污染或定植来解释。

药敏试验结果显示Uu阳性,敏感药物有红霉素、阿奇霉素、交沙霉素、克拉霉素、罗红霉素及加替沙星。患者在前期治疗中使用了很多药物,唯独没有使用大环内酯类抗生素。至此,经过mNGS和传统实验室检查共同验证,我们基本可以明确,该患者的肺部感染是由Uu所致。主治医生将这一结果报给了上级医师,但当时上级医师考虑此种情况极为罕见,并未第一时间调整抗生素使用方案,仍沿用原方案。几日后患者体温逐渐上升,眼看要突破39℃,于是换用阿奇霉素,之后患者体温逐渐下降(图5)。同时,患者CRP(97.86 → 2.44 mg/L)、PCT(0.344 → 0.076 ng/ml)等炎症指标也明显下降。
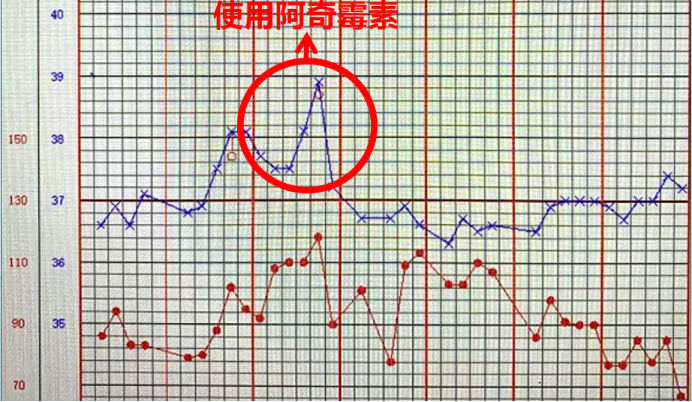
患者最终被确诊为解脲支原体肺炎。这一病例已经以论文的形式发表,也是首例报道的造血干细胞移植后Uu肺炎的病例。
回顾该病例,我们总结了“三不到”:
见不到:Uu的体积远小于正常细菌,且无细胞壁,革兰染色亦不易着色。因此,在显微镜下无法发现。找不到:Uu对营养要求极高,需要特制的含有胆固醇和酵母浸液的固体或液体培养基才能正常生长。而我们实验室常用的细菌真菌分离培养基不具备这种条件,因此在培养基上找不到Uu菌落。想不到:Uu肺部感染十分罕见,即使富有经验的医务人员也很难第一时间意识到它是罪魁祸首。这一病例也带给我们一些启发:临床危急重症感染患者起病急、进展快、病原体复杂,短时间内能否明确致病微生物至关重要。传统的病原微生物检测流程在过去相当长的一段时期内为临床解决了很多关键性的问题,但也存在过于依赖主观经验、检测周期较长、敏感性不高、部分病原体微生物很难分离培养等客观限制。mNGS技术不依赖于培养,直接对临床样本中的核酸进行高通量检测,可在较短时间内一次性地、无偏倚地检测出包括细菌、真菌、病毒以及寄生虫等在内的上万种病原体。在本病例中,一方面,因为解脲支原体肺部感染的罕见性以及实验室常规手段的局限性,假如没有mNGS的帮助,不太可能在如此短的时间内锁定Uu为突破口,甚至不太可能发现其存在。另一方面,在仅有mNGS报告的情况下,即使报告中提示有Uu存在,也很难想到它是导致肺部感染的元凶,可能更多地会视为背景微生物而“视而不见”,或者考虑为偶然污染甚至是数据分析错误。若mNGS结果符合患者的临床表现和其他实验室检查,推荐根据mNGS结果指导临床决策;若患者mNGS结果阳性且符合临床表现,但缺乏除mNGS结果外的其他实验室支持证据,应进行PCR验证(在具有合适引物的条件下),并建议临床进一步完善可获得的传统实验室检查加以验证[3]。mNGS堪称疑难感染检测的一大利器,但目前仍不足以单独作为诊断标准。无论是mNGS还是传统病原学检测方法,都是临床诊疗中的工具,工具本无高下之分,但场合却有适用之别。传统方法学阴性,病原探查无果的情况下,mNGS可与传统微生物学方法互补,共同助力疑难罕见病原体感染诊断。有诗为证:互补不代替,协同不对立,服务于患者,共唱一台戏。(向下滑动查看全部文献)[1] Canouï E, Blanc K, Loubinoux J, et al. The value of molecular techniques to diagnose Ureaplasma urealyticum and Nocardia farcinica pleuropneumonia in a patient with diffuse large B-cell lymphoma[J]. Int J Infect Dis, 2017, 64:93-95.
[2] Paparoupa M, Barten M J, Heer J D, et al. Hyperammonemia by Ureaplasma urealyticum Pneumonia after Lung Transplantation[J]. Respir Med Case Rep, 2020, 30:101080.
[3] 中国宏基因组学第二代测序技术检测感染病原体的临床应用专家共识[J]. 中华传染病杂志, 2020, 38(11):681-689.

李萌
本文仅用于学术内容的探讨和交流,不用于任何商业和推广,亦不作为最终的临床决策。临床实践需根据患者的具体情况选择适宜的处理措施。
 后可发表评论
后可发表评论




 公众号
公众号
 客服微信
客服微信