登录方式
方式一:
PC端网页:www.rccrc.cn
输入账号密码登录,可将此网址收藏并保存密码方便下次登录
方式二:
手机端网页:www.rccrc.cn
输入账号密码登录,可将此网址添加至手机桌面并保存密码方便下次登录
方式三:
【重症肺言】微信公众号
输入账号密码登录
注:账号具有唯一性,即同一个账号不能在两个地方同时登录。
作者:姜文瑞,宋立强
患者男性,40岁。因“咳嗽、气短半个月,加重伴发热1周”于2018年11月23日入院。既往IgA肾病5个月,口服甲泼尼龙片,28 mg/d,治疗2个月。
T 38.0℃,P 90次、分,R 23次/分,BP 140/90 mmHg。口唇发绀,听诊双肺呼吸音略粗糙。
血气分析(储氧面罩,15 L/min):pH 7.422,PaO2 56.8 mmHg,PaCO2 29.7 mmHg,HCO3- 17.8 mmol/L。
血常规:WBC 9.07×109/L,NEU% 95.9%,Hb 113 g/L,PLT 86×109/L。
肾功能:BUN 22 μmo/L,Cr 252 mmol/L。
T淋巴辅助细胞(CD4+):48.00/mm3。
巨组胞病毒IgM阳性,病毒拷贝数<10000;余病毒系列、支原体、衣原体、G试验、CM试验均阴性。
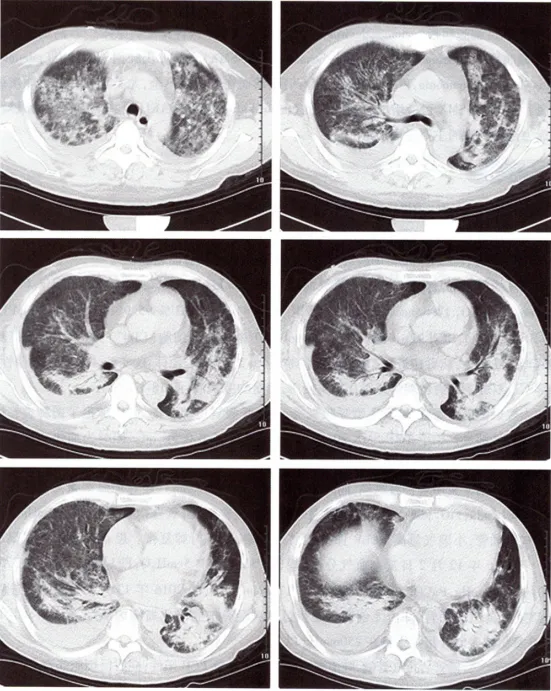
入院后予TMP-SMX 20 mg/kg q6h,更昔洛韦0.5 g qd。同时为加快清除肺孢子菌,经验性联用卡泊芬净50 mg qd(首剂70 mg)。
入院后第3天患者仍有高热,同时予储氧面罩(15 L/min),经鼻加温湿化高流量氧疗(流量40 L/min,FiO2 90%)及无创辅助通气均不能改善氧合,氧合指数最低40.5 mmHg。予气管插管,小潮气量、高PEEP保护性通气策略,同时行肺复张。患者氧合明显缓解。
12月2日复查血气分析(模式PSV,PEEP 5 cmH2O,FiO2 40%):pH 7.375,PaO2 106.8 mmHg,PaCO2 33.6 mmHg,HCO3- 17.8 mmol/L。
12月3日通过自主呼吸试验,拔除气管插管,并由无创通气逐步过渡到经鼻加温湿化高流量氧疗,至12月19日出院时氧合指数维持在250 mmHg以上。
患者于气管插管后行气管镜,肺泡灌洗液(BALF)六胺银染色,PJ阳性,巨细胞病毒DNA检测阴性。患者于启动高剂量TMP-SMX治疗3天后,肌酐逐步增高,最高达440 mmol/L,尿量减少,同时逐渐出现代谢性酸中毒及高钾血症(血钾最高5.87 mmol/L),积极对症处理后仍不能缓解,考虑磺胺相关AKI。将磺胺减至半量,同时停用更昔洛韦,并于12月1日起间断给予床旁CRRT治疗,患者肾功能逐渐好转,尿量恢复。出院时复查肌酐233 mmol/L,恢复到入院前水平。
患者于启动高剂量TMP-SMX治疗6天后,出现白细胞及血小板减少:WBC 2.35×109/L,PLT 52×109/L。考虑磺胺致骨髓抑制,将磺胺减至半量,并予叶酸、重组人血小板生成素及重组人粒细胞刺激因子治疗。CRRT治疗后患者白细胞(最低0.96×109/L)及血小板(最低4×109/L)再次减少(12月2日)。停用磺胺,继续予卡泊芬净,同时经验性给予替考拉宁联合亚胺培南西司他丁抗细菌治疗。2016年12月3日晨拔除气管插管后当日17:20患者突发呼吸困难,发绀,指脉氧饱和度降至40%。给予侧卧,拍背,置口咽管,并经鼻吸出大量血性痰液及暗红色血块,考虑鼻出血致窒息,予右侧鼻腔填塞高分子止血海绵后好转。此后患者白细胞及血小板逐渐恢复正常。
12月20日复查胸片较前明显吸收,同时痰涂片肺孢子菌阴性,患者呼吸困难等症状明显缓解,好转出院。
参考文献
[1] Kizilarslanoglu MC, Aksoy S, Yildirim NO, et al. Temozolomide-related infections: review of the literature[J]. J BUON, 2011, 16(3):547-550.
[2] 张实, 刘刚, 王美菊, 等. 拟诊卡氏孢子虫和(或)巨细胞病毒性肺炎患者病原微生物学筛查及治疗策略[J]. 第三军医大学学报, 2015, 37(19):1976-1980.
[3] Ye WL,Tang N, Wen YB, et al. Underlying renal insufficiency : the pivotal risk factor for Pneumocystis jiroveciipneumonia in immunosuppressed patients with non-transplant glomerular disease[J]. Int Urol Nephrol, 2016, 48(11):1863-1871.
[4] Reid AB, Chen SC, Worth LJ. Pneumocystis jirovecii pneumonia in non-HlV-infected patients : new risks anddiagnostic tools[J]. Curr Opin Infect Dis, 2011, 24(6):534-544.
[5] Stevens RC, Laizure SC, Williams CL, et al. Pharmacokinetics and adverse effects of 20-mg/kg/day trimethoprim and 100-mg/kg/day sulfamethoxazole in healthy adult subjects[J]. Antimicrob Agents Chemother, 1991, 35(9):1884-1890.
[6] Lobo ML, Esteves F, de Sousa B, et al. Therapeutic potential of caspofungin combined with trimethoprim-sulfamethoxazole for pneumocystis pneumonia: a pilot study in mice[J]. PLoS One, 2013, 8(8):e70619.
[7] Li H, Huang H, He H. Successful treatment of severe Pneumocystis pneumonia in an immunosuppressed patient using caspofungin combined with clindamycin: a case report and literature review[J]. BMC Pulm Med, 2016, 16(1):144.
 后可发表评论
后可发表评论




友情链接
联系我们
 公众号
公众号
 客服微信
客服微信