登录方式
方式一:
PC端网页:www.rccrc.cn
输入账号密码登录,可将此网址收藏并保存密码方便下次登录
方式二:
手机端网页:www.rccrc.cn
输入账号密码登录,可将此网址添加至手机桌面并保存密码方便下次登录
方式三:
【重症肺言】微信公众号
输入账号密码登录
注:账号具有唯一性,即同一个账号不能在两个地方同时登录。
作者:苏炜欣
单位:深圳市第二人民医院呼吸与危重症医学科
一
病情介绍
基本信息
患者男性,68岁。香港籍商人。因“右肺鳞癌综合治疗后14个月,咳痰、气促3天”入院。入院日期:2023年8月3日。
现病史
2022年5月于北京某三甲医院行气管镜活检确诊肺鳞癌cT3N2M0 ⅢB期。肿瘤基因NGS检测及PDL-1检测结果不详。外院抗肿瘤方案:同步放化疗(CCRT)+免疫治疗(IO)[紫杉醇脂质体+卡铂4程+放疗34次+信迪利单抗6程]。2022年10月曾因“放射性肺炎”停止抗肿瘤治疗2个月,予甲泼尼龙抗炎治疗后好转。
2023年2月1日于北京某三甲医院核医学科行PET/CT检查:①右肺门软组织密度影,FDG摄取增高,考虑肺癌仍具肿瘤活性;②右肺上叶放射性肺炎,肺门肿大淋巴结,考虑治疗后改变;较上次胸部CT检查结果好转;双肺下叶少许炎症;双肺间质性改变—纵隔4R、5区及双侧肺;③主动脉多发钙化灶;副脾;左肾囊肿:④前列腺钙化灶:⑤脊柱生理曲度变直。
2023年6月19日因"免疫检查点抑制剂相关性肺炎", 暂停免疫治疗,甲泼尼龙抗炎治疗。2023年7月1日复查胸部CT:右侧肺门较前增大,支气管镜见右上叶尖段支气管新生物并管腔闭塞。考虑肿瘤进展,2023年7月18日予长春瑞滨40 mg D1,D8+雷莫西尤单抗500 mg D1治疗。治疗后6天出现咳嗽加重,咳脓痰,有痰不易咳出,气促加重,伴咽痛、流涕、声音嘶哑,无发热,家中自测指脉氧饱和度88%,外院急诊就诊,予"头孢他啶抗感染、甲泼尼龙40 mg×4天抗炎、雾化及对症治疗",患者自觉气促改善不明显。
既往史
诊断慢阻肺2月余,GOLD 3级,规律吸入"茚达特罗格隆溴铵"治疗。高血压病史10余年,规律服用"氨氯地平10 mg qd、氯沙坦钾100 mg qd"降压治疗,血压控制在130/80 mmHg左右。乙肝病毒携带者,肝功能正常,规律服用"恩替卡韦0.5 mg qd"抗病毒治疗。
个人史、婚育史及家族史
3天前有接触"感冒发热家属"。吸烟史50年,每天40支,未严格戒烟。无酗酒史。无常用药品及麻醉毒品嗜好。否认工业毒物、粉尘、放射性物质接触史。父母,兄弟、姐妹、儿女体健,否认家族类似疾病病史。
入院前检查
体温36.4℃,脉搏107次/分,呼吸30次/分,血压112/74 mmHg,SpO2 80%(不吸氧)。神志清楚,精神萎靡,端坐呼吸,颜面无浮肿,全身浅表淋巴结未触及肿大,咽部充血,双侧扁桃体无肿大,口唇黏膜发绀,口腔黏膜较多溃疡;双上肺呼吸音粗,双下肺呼吸音减弱,双肺可闻及弥漫呼气相干啰音。心律齐,未闻及病理性杂音。腹部膨隆,肝脾肋下未触及。双下肢无水肿。入院前外院辅助检查未提供。
影像学
患者右肺门软组织影,周围实变较前明显,右上肺阻塞性肺炎较前进展可能;肺气肿、多发肺大疱形成,并双肺散在炎性病变,较前增多;双肺散在微小结节;双侧胸膜增厚;双侧少许胸腔积液;主动脉硬化;心包少量积液。
患者入院第1天(2023-08-03)胸部CT示:右上肺团片影较前明显增大,边缘不清,周围有实变,右上叶支气管管腔欠通畅,远端可见较多斑片渗出影;双肺下叶有间质性改变(图1)。
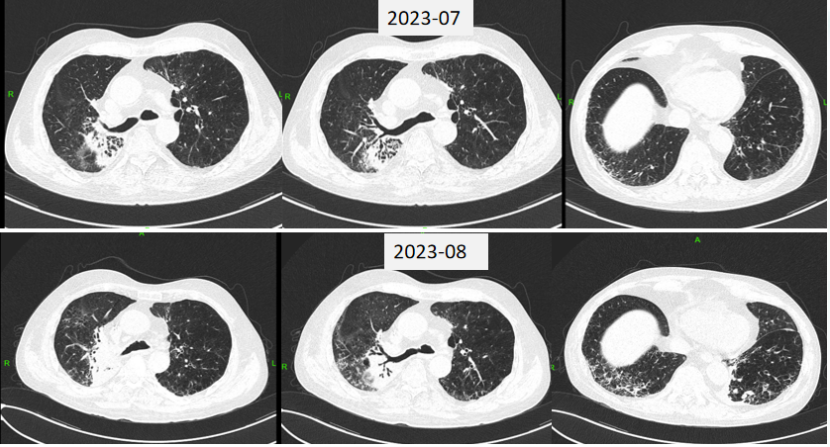
图1 患者入院前后胸部CT比较
辅助检查
血常规:WBC 15.62×109/L,NEU 15.05×109/L,MO 0.39×109/L,LYM 0.17×109/L,Hb 129.0 g/L,PLT 269.0×109/L;ESR 64 mm/h。
感染指标:hs-CRP 53.30 mg/L,PCT 2.14 ng/ml,G试验阴性,结核T-spot阴性,COVID-19阴性,甲/乙流核酸阴性。
动脉血气:Lac 3.3 mmol/L,pH 7.419,PaCO2 37.0 mmHg,PaO2 59.8 mmHg,氧合指数181 mmHg。
凝血功能:PT 10.4 s,APTT 30.20 s,FBG 6.84 g/L,D-Di 0.67 mg/L。
肝肾功能:Alb 28.2 g/L,TBIL 6.2 μmol/L,BUN 11.8 mmol/L,Cr 66.8 μmol/L,UA 214.0 μmol/L,K+ 4.37 mmol/L,Na+139 mmol/L,Ca2+ 2.04 mmol/L。
心功能指标:cTnI 0.018 ng/ml,NT-proBNP 497 pg/ml。
免疫指标:CD4 168个/μl,CD8 140个/μl,CD3 332个/μl。
肿瘤标志物:CEA阴性,CA125 93.90 U/ml,NSE 16.80 ng/ml,CYFRA21-1 3.82 ng/ml。
初步诊断
①重症肺癌合并肺部感染;②间质性肺病:放疗及药物相关性肺损害;③Ⅰ型呼吸衰竭;④右肺鳞癌ⅢB期综合治疗后(PS评分3分);⑤恶性肿瘤二线化疗、血管靶向治疗;⑥慢阻肺急性加重期;⑦高血压3级;⑧乙肝表面抗原携带者。
二
诊疗经过
诊疗计划
经验性抗感染:予哌拉西林他唑巴坦+左氧氟沙星。
呼吸系统:Ⅰ型呼吸衰竭,高流量湿化氧疗仪吸氧。
循环系统:血流动力学稳定,阵发性房颤伴快速心室率。
特殊人群:老年患者,恶性肿瘤不稳定,化疗后免疫抑制,加强营养,免疫调节,预防血栓,排痰等支持治疗。
初始治疗方案
抗感染:哌拉西林他唑巴坦4.5 g q8h静滴,左氧氟沙星0.5 g qd静滴。
解痉平喘:布地格福吸入气雾剂2吸bid,甲泼尼龙40 mg qd静滴,临时氨茶碱泵入平喘,高流量湿化氧疗仪吸氧,流量30 L/min,吸氧浓度50%。
支持治疗:胸腺法新,整蛋白肠内营养粉,白蛋白,西地兰(房颤伴快速心室率时)。
经验性抗感染方案是否合理?
本例患者免疫功能低下且反复住院,病情严重程度评分2分。2020年,Chest杂志发表了关于免疫力低下成人社区获得性肺炎(CAP)治疗初步策略的共识声明,该共识在免疫功能低下人群标准、治疗地点、可能的病原体、微生物学检查、经验性治疗的一般原则和特定病原体的经验性治疗等方面给出了一些建议。根据该共识,本例患者恶性肿瘤活动或1年内确诊恶性肿瘤,且正在接受化疗,属于典型的免疫功能低下宿主。
免疫功能低下宿主CAP的核心病原体包括:①G+菌:肺炎链球菌,耐甲氧西林金黄色葡萄球菌(MRSA),化脓性链球菌,其他链球菌;②G-菌:流感嗜血杆菌,卡他莫拉菌,肠杆菌;③非典型病原体:军团菌,肺炎衣原体,肺炎支原体,贝氏柯克斯体;④病毒。
此外,还需纳入考虑的病原体有:①细菌:肠杆菌,非发酵G-菌,MRSA,诺卡菌,马红球菌;②分枝杆菌:结核分枝杆菌,非结核分枝杆菌(NTM);③病毒:巨细胞病毒(CMV),单纯疱疹病毒,水痘-带状疱疹病毒;④真菌:肺孢子菌、曲霉、毛霉等;⑤寄生虫:弓形虫,粪类圆线虫。
治疗策略及病情变化
经过初始治疗,患者呼吸急促较前稍有好转,咳嗽咳痰,痰量较多,黄脓痰,稍事活动气喘明显。
查体: 体温36.4℃,脉搏107次/分,呼吸24次/分,血压正常,SpO2 92%~95%(高流量氧疗)。神志清楚, 颜面无浮肿, 全身浅表淋巴结未触及肿大, 咽部充血, 双侧扁桃体无肿大; 双上肺呼吸音粗, 双下肺呼吸音减弱, 双肺可闻及呼气相干啰音。心律齐, 未闻及病理性杂音。腹部膨隆, 肝脾肋下未触及。双下肢无水肿。
2023年8月10日,痰培养见大量丝状真菌,痰真菌培养见曲霉生长。予哌拉西林他唑巴坦4.5 g q8h+伏立康唑200 mg q12h治疗。甲泼尼龙缓慢减量。
2023年8月14日,患者氧合较前好转。呼吸支持改为鼻导管吸氧,SpO2 95%。可平卧、下床稍活动。停用哌拉西林他唑巴坦,继续伏立康唑抗真菌治疗,监测伏立康唑血药浓度为3.73 μg/ml。甲泼尼龙减量至8 mg。
2023年8月17日,患者夜间发热,体温39.2℃,气促明显,干咳,痰中带血丝。血氧饱和度较前下降,右肺可闻及干/湿啰音。
2023年8月18日,新冠病毒核酸检测阳性,予莫诺拉韦抗病毒,高流量湿化氧疗仪吸氧。
2023年8月23日,患者氧合改善不明显。胸部CT:双肺见多发斑点、斑片及索条状病灶,边缘模糊,较前增多,部分呈网格状改变,部分实变(图2)。考虑新冠病毒肺炎(重型)。予俯卧位氧疗,甲泼尼龙40 mg抗炎平喘+依诺肝素0.4 ml qd预防性抗凝,胸腺法新免疫调节。
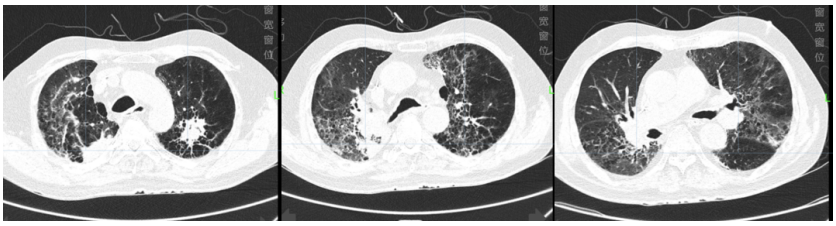
图2 复查胸部CT(2023-08-23)
2023年8月31日,患者病情好转出院,PS评分2分。
出院带药:伏立康唑200 mg qd抗感染,甲泼尼龙12 mg qd抗炎,尼达尼布150 mg bid抗纤维化,布地格福吸入气雾剂。出院时右前臂出现一脓性皮疹(图3),外涂莫匹罗星软膏好转。
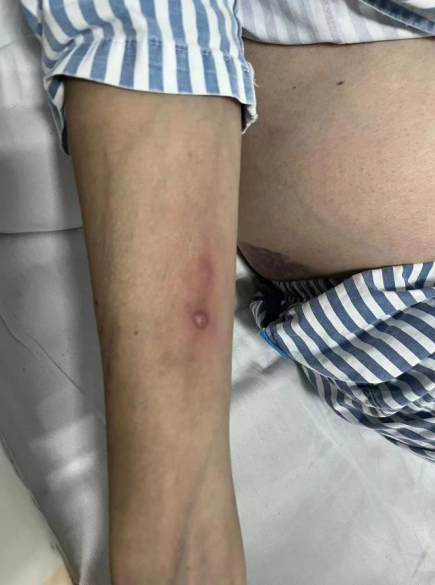
图3 右前臂脓性皮疹
随访
2023年9月21日,患者于我院门诊复诊,日常活动可,近1周咳嗽咳痰加重,咳嗽时伴前胸牵扯痛。胸部CT示: 左肺新发感染病灶并膨胀不全; 左肺上叶范围甚大, 病灶边界隐约可辨, 密度不均, 多空洞, 部分呈虫蚀样或分隔样改变, 未见明显液平; 病灶间多结节影, 未见典型气囊影; 左侧胸腔少量积液, 胸膜轻度增厚(图4)。
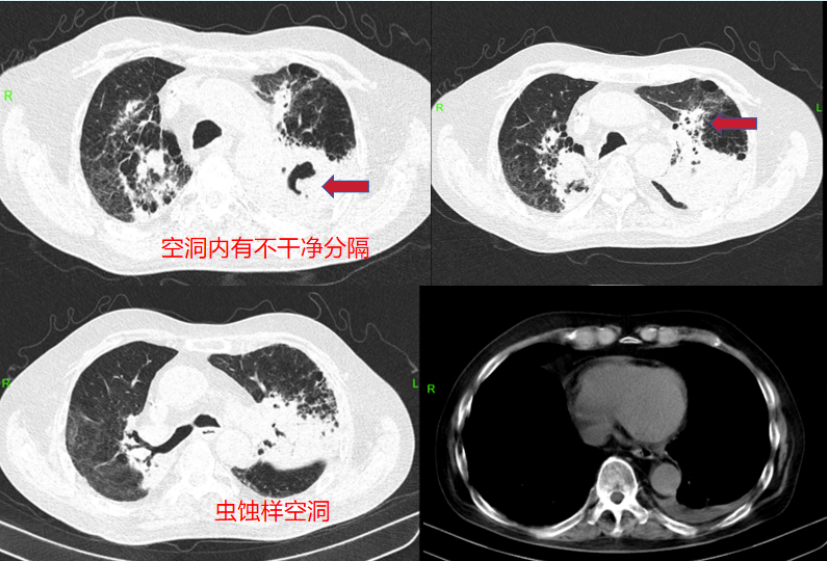
图4 随访胸部CT(2023-09-21)
第二次入院治疗
2023年9月23日患者再次入院,予哌拉西林他唑巴坦4.5 g q8h+伏立康唑200 mg q12h静滴抗感染,布地格福气雾剂吸入,营养支持,尼达尼布150 mg bid抗纤维化。
气管镜检查示:右侧上叶尖段开口闭塞,表面可见白色坏死物,余支气管黏膜充血,表面光滑,管腔通畅,少量白色黏稠分泌物,未见占位及其他异常病变。左肺:支气管黏膜充血,表面光滑,管腔通畅,少量白色黏稠分泌物(图5)。
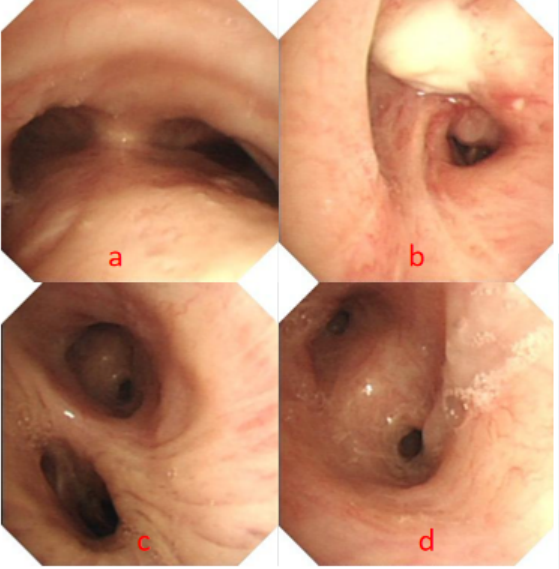
图5 患者气管镜检查
注:a. 隆突;b. 右侧上叶尖段开口闭塞并白色坏死物;c. 左主;d. 左上叶。
BALF培养可见血平板长出细小白色菌落,涂片见丝状菌体(图6)。
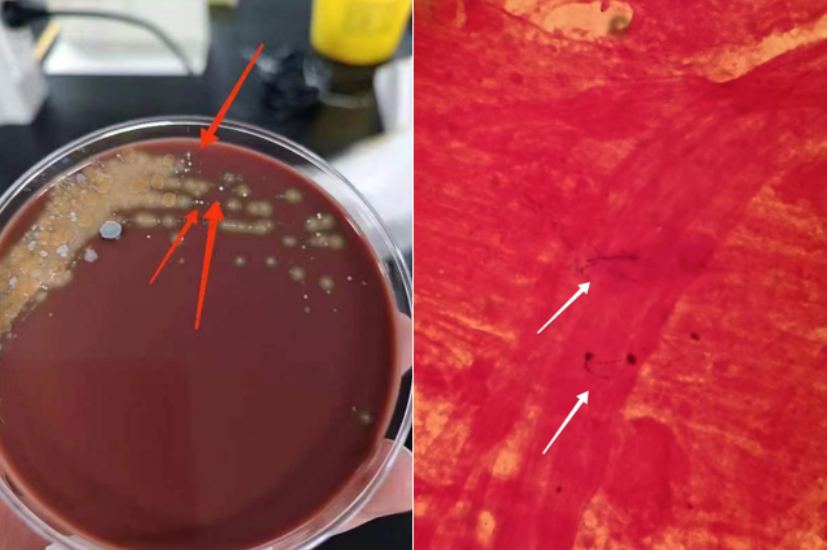
图6 BALF培养及涂片
BALF NGS回报:脓肿诺卡菌(序列数104562),黄曲霉(序列数4),EBV(序列数81),CMV(序列数18)。考虑患者为曲霉合并诺卡菌感染。
2023年9月28日,予伏立康唑150 mg q12h口服+SMZ 2片qid口服抗感染治疗。
2023年9月30日,患者恶心、呕吐,不除外磺胺药物引起的不良反应,暂停SMZ,改为利奈唑胺600 mg q12h静滴。监测伏立康唑血药浓度为6.22 μg/ml(↑),伏立康唑减量150 mg q12h口服。
2023年10月9日,复查胸部CT:左肺感染并膨胀不全较前进展(图7)。利奈唑胺600 mg q12h静滴+ SMZ 2片tid口服+伏立康唑150 mg q12h口服。调整治疗后,患者症状逐步好转。
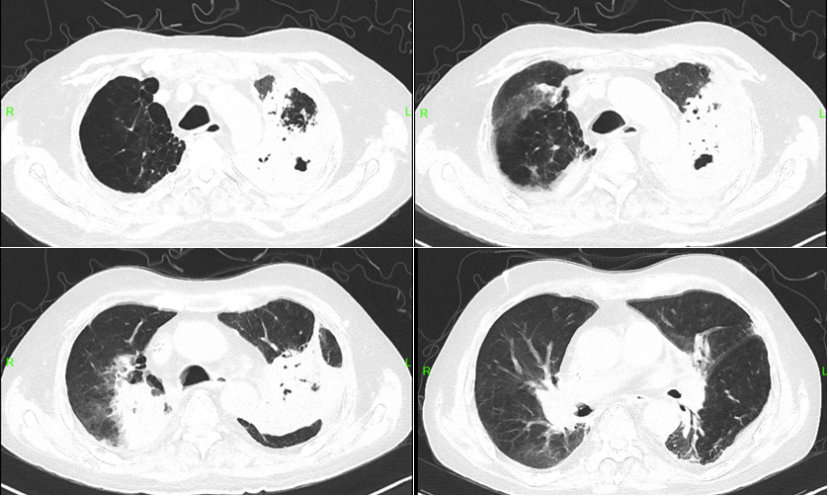
图7 复查胸部CT(2023-10-09)
疗效评价
患者咳嗽咳痰较前明显好转,无明显胸痛、气促、腹痛,无其他明显不适。精神、睡眠、胃纳一般,大便如常。体温36.5℃,脉搏83次/分。呼吸20次/分,血压119/85 mmHg,SpO2 97%(鼻导管低流量吸氧)。神志清楚,颜面无浮肿,全身浅表淋巴结未触及肿大,咽部无充血,双侧扁桃体无肿大;双上肺呼吸音粗,双下肺呼吸音减弱,双上肺少许干啰音。心律齐,未闻及病理性杂音。腹部膨隆,肝脾肋下未触及。双下肢无水肿。
转归
2023年10月15日患者出院。口服1周利奈唑胺600 mg q12h+伏立康唑150 mg q12h+SMZ 2片tid。继续口服SMZ 2片tid以及尼达尼布抗纤维化治疗。
随访
2023年11月16日,随访胸部CT:右肺门占位并阻塞性炎症,大致同前;左肺感染并膨胀不全,较前病灶范围缩小;肺气肿、多发肺大疱形成,同前;双肺多发慢性炎性病变,部分间质性改变,大致同前(图8)。
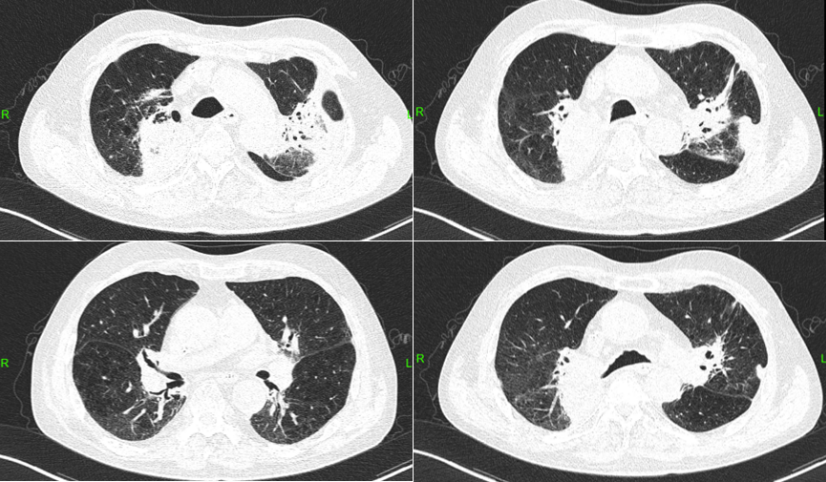
图8 复查胸部CT(2023-11-16)
患者入我院的诊治经过如图9所示。
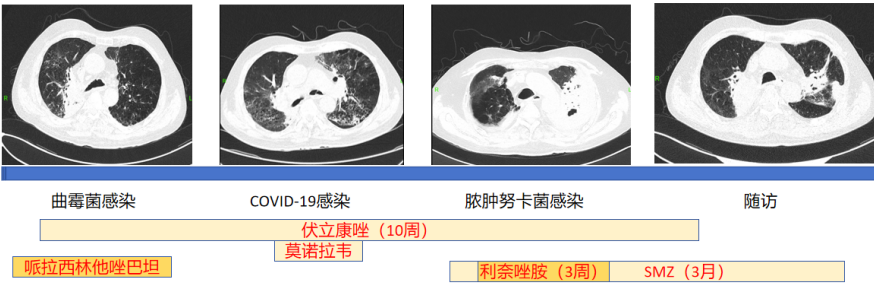
图9 患者于我院的诊治经过
三
总结
作者介绍

苏炜欣
深圳市第二人民医院(深圳大学第一附属医院)呼吸与危重症医学科
主治医师,医学硕士
深圳市医学会第八届呼吸病学分会青年委员会委员
本文仅用于学术内容的探讨和交流,不用于任何商业和推广,亦不作为最终的临床决策。临床实践需根据患者的具体情况选择适宜的处理措施。
 后可发表评论
后可发表评论




友情链接
联系我们
 公众号
公众号
 客服微信
客服微信