登录方式
方式一:
PC端网页:www.rccrc.cn
输入账号密码登录,可将此网址收藏并保存密码方便下次登录
方式二:
手机端网页:www.rccrc.cn
输入账号密码登录,可将此网址添加至手机桌面并保存密码方便下次登录
方式三:
【重症肺言】微信公众号
输入账号密码登录
注:账号具有唯一性,即同一个账号不能在两个地方同时登录。
单位:上海交通大学医学院附属瑞金医院
【摘要】 雾化治疗是将药物以气溶胶的形式输送到下呼吸道和肺部而达到治疗目的。与其他途径给药相比,雾化治疗可以在作用部位快速达到高效的局部药物浓度,并且副作用最小,所以在危重症患者的救治中发挥重要作用。但危重症患者情况复杂,气溶胶输送过程受到多种复杂因素的影响。本文从雾化药物选择、雾化装置、不同呼吸支持下的雾化治疗等方面对国内外雾化治疗的研究进展进行综述。

一、雾化概念

雾化治疗又被称为气溶胶吸入疗法,是通过专门雾化装置将吸入药物分散成悬浮于气体中的液体或者固体微粒即气溶胶形式,吸气时随着气流进入呼吸道和肺部,以达到湿润黏膜、减轻黏膜充血水肿、稀释痰液以及解痉平喘等作用[1]。雾化药物的疗效取决于药物在肺部沉积的部位及剂量[2]。而药物是否能够到达肺部又取决于气溶胶粒径和运动、气道结构和呼吸形式等因素。
气溶胶沉积的关键机制是惯性撞击、重力沉降和弥散(图1)。大颗粒(>5 μm)往往主要沉积在上呼吸道和大气道中,限制了可以输送到肺部的气溶胶量。小颗粒(<2 μm)主要沉积在肺泡区域,而大小范围为2~5 μm的颗粒优先沉积在中央气道和小气道中[3]。大多数雾化治疗药物的目标颗粒直径在1~5 μm,因为1~5 μm的气溶胶在下呼吸道的沉降率最高(图2)[4]。
雾化药物吸入时的呼吸形式会影响药物在下呼吸道的沉积总量。吸气流速、流速波形、呼吸频率、吸入潮气量、吸呼比和吸气屏气等都会影响任何特定大小的颗粒沉积的部位。简单来说,慢而深的呼吸更有利于气溶胶微粒在下呼吸道和肺泡沉积[6]。吸气容量恒定时,潮气量的增加、吸气时间的延长更有利于气溶胶的沉积。

二、雾化药物选择

目前可用于雾化吸入的药物主要是吸入性糖皮质激素(ICS)、支气管舒张剂、抗菌药物和黏液溶解剂。
ICS是目前最强的气道局部抗炎药物,它通过对炎症反应所必需的细胞和分子产生影响而发挥抗炎作用。与口服糖皮质激素相比,其特点是较低的口服生物利用度和较高的亲脂性,并且更有效,不良反应更少[7]。目前国内已上市的ICS有吸入用布地奈德混悬液(budesonide suspensionfor inhalation,BUD)和吸入用丙酸倍氯米松混悬液。
支气管舒张剂分为选择性β2受体激动剂和胆碱能拮抗剂,根据起效时间和持续时间又分为短效和长效,目前临床上雾化吸入制剂主要为短效,即短效β2受体激动剂(short-acting β2 agonists, SABA)[如沙丁胺醇和特布他林]、短效抗胆碱能药物(short-acting muscarinic antagonist, SAMA)(如异丙托溴铵)。与ICS联合使用相比,单用支气管舒张剂具有更好的支气管舒张作用且肺部并发症更少[8]。
雾化抗生素可实现靶向给药,从而降低气道中的细菌密度并提高药物疗效,减少炎症和肺损伤。临床使用的抗生素有阿米卡星、庆大霉素、妥布霉素、氨曲南、头孢他啶,黏菌素、两性霉素等;多应用于囊性纤维化、定植铜绿假单胞菌感染中和多重耐药菌感染的医院获得性肺炎,如呼吸机相关性肺炎(VAP)等,同时可与全身抗菌药物联合使用,提高治疗效果[9, 10]。但目前我国尚无专供雾化吸入的抗菌药物制剂,有些静脉制剂中含有防腐剂,吸入后可能诱发支气管哮喘的发作,应谨慎使用。
目前临床上雾化吸入使用的黏液溶解剂只有N-乙酰半胱氨酸,通过液化和稀释痰液,降低痰液黏性,促进痰液排出。用于治疗慢性支气管炎、支气管扩张症和其他因产生黏稠黏液而并发的肺部疾病。

三、雾化装置

目前常用的雾化器主要为三种,分别是射流雾化器、超声雾化器和振动筛孔雾化器[2, 11],如图3所示。
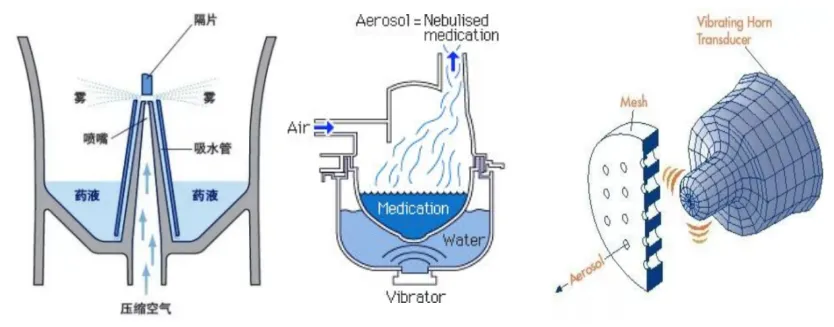
表1 三种雾化器特点比较

四、不同呼吸支持下的雾化治疗

表2 三种呼吸支持下的雾化治疗

五、不良反应及注意事项

雾化治疗常见不良反应包括感染、气道高反应等。雾化器和吸入药物污染及病原菌在患者间的传播可能会引起感染;雾化装置应该专人专用并且使用之后及时消毒、避免交叉感染,机械通气的患者进行雾化治疗时,建议在呼吸机的呼气端放置过滤器,有助于保护空气环境避免受药物等污染。因气溶胶温度过低、浓度过高或雾量过大时易诱发支气管痉挛,尤其对于肺部疾病患者,应适当减小雾量,仍不缓解时暂停雾化治疗。部分患者在吸入过程中可出现口干、恶心、胸闷、气促、心悸、呼吸困难、血氧饱和度下降及雾化器咬口的摩擦对口角等皮肤黏膜的损伤等不良反应, 可改为间歇雾化, 严重时应暂停雾化。
参考文献
[1] Stein S W, Thiel C G. The History of Therapeutic Aerosols: A Chronological Review[J]. J Aerosol Med Pulm Drug Deliv, 2017, 30(1):20-41.
[2] Dhanani J, Fraser J F, Chan H K, et al. Fundamentals of aerosol therapy in critical care[J]. Crit Care, 2016, 20(1):269.
[3] Darquenne C. Deposition Mechanisms[J]. J Aerosol Med Pulm Drug Deliv, 2020, 33(4):181-185.
[4] Gardenhire DS. Rau's Respiratory Care Pharmacology. St. Louis: Elsevier, 2016.
[5] Labiris N R, Dolovich M B. Pulmonary drug delivery. Part I: physiological factors affecting therapeutic effectiveness of aerosolized medications[J]. Br J Clin Pharmacol, 2003, 56(6):588-599.
[6] Dhand R. Maximizing aerosol delivery during mechanical ventilation: go with the flow and go slow[J]. Intensive Care Med, 2003, 29(7):1041-1042.
[7] Ora J, Calzetta L, Matera MG, et al. Advances with glucocorticoids in the treatment of asthma: state of the art[J]. Expert Opin Pharmacother, 2020, 21(18):2305-2316.
[8] Krings J G, Beasley R. The Role of ICS-Containing Rescue Therapy Versus SABA Alone in Asthma Management Today[J]. J Allergy Clin Immunol Pract, 2024, 17:S2213-2198(24)00063-1.
[9] Restrepo M I, Keyt H, Reyes LF. Aerosolized Antibiotics[J]. Respir Care, 2015, 60(6):762-761. discussion 771-773.
[10] McCarthy S D, González H E, Higgins B D. Future Trends in Nebulized Therapies for Pulmonary Disease[J]. J Pers Med, 2020, 10(2):37.
[11] Ari A. Aerosol Therapy in Pulmonary Critical Care[J]. Respir Care, 2015, 60(6):858-874.
[12] Li J, Wu W, Fink J B. In vitro comparison between inspiration synchronized and continuous vibrating mesh nebulizer during trans-nasal aerosol delivery[J]. Intensive Care Med Exp, 2020, 8(1):6.
[13] Michotte J B, Staderini E, Le Pennec D, et al. In Vitro Comparison of a Vibrating Mesh Nebulizer Operating in Inspiratory Synchronized and Continuous Nebulization Modes During Noninvasive Ventilation[J]. J Aerosol Med Pulm Drug Deliv, 2016, 29(4):328-336.
[14] Dugernier J, Reychler G, Wittebole X, et al. Aerosol delivery with two ventilation modes during mechanical ventilation: a randomized study[J]. Ann Intensive Care, 2016, 6(1):73.
[15] Li J, Liu K, Lyu S, et al. Aerosol therapy in adult critically ill patients: a consensus statement regarding aerosol administration strategies during various modes of respiratory support[J]. Ann Intensive Care, 2023, 13(1):63.
[16] Li J, Fink J B. Narrative review of practical aspects of aerosol delivery via high-flow nasal cannula[J]. Ann Transl Med, 2021, 9(7):590.
作者简介
葛晓
谢思敏
冯耘
上海交通大学医学院附属瑞金医院
主任医师,副研究员,硕士研究生导师
美国杜克大学访问学者
中国老年医学会呼吸病学分会呼吸危重症学术委员会委员
上海市医学会呼吸病学专科分会青年委员会委员
上海市医学会呼吸病学专科分会重症学组副组长
曾荣获上海市人才培养计划、上海市优秀专科医师及上海交通大学医学院“九龙医学优秀青年人才奖”
以第一作者及通讯作者发表SCI论文30余篇,第一完成人获得专利2项,参与编写专著3部
 后可发表评论
后可发表评论




友情链接
联系我们
 公众号
公众号
 客服微信
客服微信