登录方式
方式一:
PC端网页:www.rccrc.cn
输入账号密码登录,可将此网址收藏并保存密码方便下次登录
方式二:
手机端网页:www.rccrc.cn
输入账号密码登录,可将此网址添加至手机桌面并保存密码方便下次登录
方式三:
【重症肺言】微信公众号
输入账号密码登录
注:账号具有唯一性,即同一个账号不能在两个地方同时登录。
病例介绍
发病第3天(9月29日)患者胸部CT示沿支气管血管束分布的片状影,右肺为著,边界相对清晰,实变不明显(图1)。
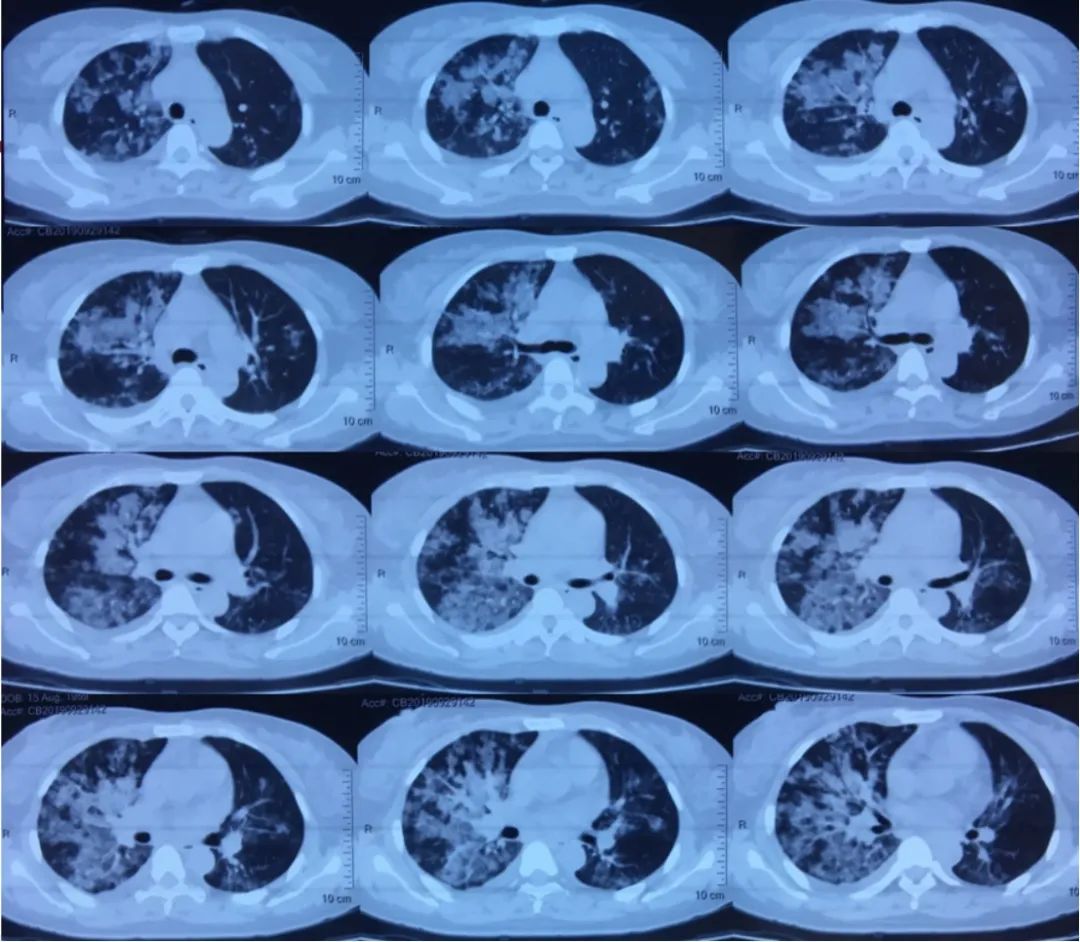
图1 患者发病第3天胸部CT(9月29日)
发病第12天(10月5日)患者胸部CT示双肺均出现沿支气管血管束分布的团片状实变影,右肺为甚(图2)。
图2 患者发病第12天胸部CT(10月5日)
病例特点
中年女性,急性起病,有家禽接触史(养鸡10余年,约5000只,平素负责喂食及捡蛋工作)。
以发热、干咳、呼吸困难为主要表现,迅速进展至呼吸衰竭,外院气管镜大致正常,常规抗感染无效。
影像学表现为沿支气管血管束分布多发团片状实变影,部分融合成大片实变,右侧分布为主,伴双侧胸腔积液。
化验提示白细胞升高,PCT正常,血气分析提示Ⅰ型呼吸衰竭。
入院主要诊断
气管镜(2次,10月12日,10月16日):主气道黏膜略红肿,无明显分泌物,灌洗液呈轻微淡血性。我院BALF病原(10月12日)全阴性;BALF病原(10月16日)EBV(+),余阴性;外送NGS(10月16日)阴性。
BALF细胞学:10月14日回报巨噬细胞5%,中性粒细胞86%,淋巴细胞2%,嗜酸性细胞7%;10月17日回报巨噬细胞3.5%,中性粒细胞69.5%,淋巴细胞11.5%,嗜酸性细胞15.5%。
血培养(5次,11套):全阴性。
胸水:渗出液,双侧培养均阴性。右侧:黄红浑浊,细胞总数7040,多核77%,总蛋白27 g/L,Glu 4.92 mmol/L,ADA 3 U/L,LDH 357 U/L。左侧:黄色浑浊,细胞总数8111,多核86%,总蛋白30 g/L,Glu 6.97 mmol/L,ADA 4 U/L,LDH 406 U/L。
胸部CT:右侧实变密度增高,病变加重;左肺实变较右肺轻,但密度较前增高。
反思及决策
患者三次胸部CT检查可见病变部位基本一致,但病变密度越来越高,10月5日胸部CT可见胸腔积液,入本院后给予胸腔积液引流。抗感染治疗效果欠佳,病情持续加重(图3)。
图3 患者入院前后胸部CT比较
病变吸收不理想的原因是什么:是感染未控制?抗生素不敏感/剂量不够?痰液引流差?还是其他感染所致?
非感染因素方面,疾病进展如此之快,仍需要病理诊断。还应考虑激素治疗是否有效。
基于上述考虑,予行超声引导下肺穿刺。超声下见右肺呈大片低回声区,部分区域可见支气管充气征。超声引导下穿刺组织条5条:3条送病理,1条送本院病原,1条送NGS组织病原。穿刺后患者无咯血、气胸,吸氧条件无变化。穿刺时吸氧条件:HFNC 0.9,氧分压94 mmHg,氧合指数104 mmHg,无创耐受差。
组织匀浆病原回报(本院):全阴性。组织NGS:阴性。病理回报:肺泡结构保存,肺泡间隔增宽,伴较多淋巴细胞、浆细胞及中性粒细胞浸润,肺泡上皮增生,肺泡腔内可见较多泡沫样细胞聚集伴中性粒细胞浸润,纤维组织增生及纤维素性渗出,请结合临床。免疫组化:CK7(+),KP(+),TTF-1(+)。特殊染色:Masson(+),PTAH(+),PAS(-),银染(-)。特殊染色提示存在部分机化成分。
病理科意见:巨噬细胞疑似吞噬油脂颗粒,但因为固定制片导致油脂溶解,需要新鲜未经福尔马林固定的标本送冰冻制片,临床应复检。影像科意见:右肺部分区域似可见低密度区域(图4),结合病理科意见可能为误吸油脂,但局部小脓肿也可以有类似表现,脂质性肺炎的影像学表现不典型。临床追问病史:患者因便秘、腹胀在门诊做肠镜前口服石蜡油5天,每次量很小,肠镜当日晨有呛咳史,否认明显误吸,每次量极小,全麻手术过程顺利(自述)。
图4 患者在本院的首次胸部CT
与病理科沟通后决定行二次肺穿刺,并做冰冻切片。结果显示:肺泡结构保存,肺泡上皮显著增生,肺泡间隔增宽,伴散在少量淋巴细胞及嗜酸性粒细胞浸润,特殊染色见部分肺泡腔可见较多吞噬脂肪的泡沫样组织细胞聚集,考虑外源性脂质性肺炎。特染:苏丹黑脂肪染色(+),油红O脂肪染色(+)。
图5 患者胸部CT变化
ARDS及肺活检
ARDS病因各异
急性呼吸窘迫综合征(ARDS)是常见呼吸危重症,病死率高,国外报道其病死率为34.9%~50.4%,我国病死率为31.4%~56.2%。柏林定义并未针对其病因进行定义,描述为急性起病,呼吸衰竭,双肺浸润,除外心源性肺水肿;当无明确危险因素时,应重新评估左室充盈压除外静水压升高引起的肺水肿。
ARDS存在异质性
ARDS病因多样,包括感染(肺内/肺外)、误吸、休克、外伤、中毒等,部分患者病因不明。此外,ARDS的组织学表现亦多种多样,包括急性渗出期[典型表现是弥漫性肺泡损伤(DAD),占45%]、亚急性增殖期(典型过程是DAD向机化转变)、急性纤维素性机化性肺炎(AFOP)、机化性肺炎(OP)。由肺部感染引起ARDS占59%,肺外源性感染性休克引起ARDS占16%。
初诊时病因不明的ARDS高达8%。因此,对此类患者行肺活检非常有必要!
一项早期研究显示,100例ARDS患者,机械通气、常规治疗,病原学阴性,临床判定无其他危险因素,平均发病时间5天后开胸肺活检(OLB)。78例患者得到有意义的活检结果,改变了治疗方案。70%以上是有意义的肺活检结果,这种结果可以明显改善患者的呼吸功能,显著降低病死率。
图片来源:Crit Care Med, 2007, 35(3):755-762.
ARDS潜在病因多种多样:①需要组织学证实的感染包括细菌、真菌、病毒、分枝杆菌等;②其他病因涉及放射性肺损伤、药物性肺损伤、自身免疫病等。
另一项研究纳入51例ARDS患者,呼吸衰竭持续存在且无法用感染解释(通过BAL证实)或怀疑其他诊断,平均年龄66.9岁,平均氧合指数122 mmHg,从诊断至活检的平均时间为7天。研究结果显示,激素抵抗型32例,包括DAD、UIP终末期肿瘤、药物性肺损伤等;激素敏感型19例,包括COP、AEP、AIP等。这项研究提示我们,识别激素敏感型患者可降低病死率。
对临床无法明确病因的ARDS,如果能够积极进行肺活检,尽快找到病因,患者或许能够从激素治疗中获益。
ARDS的常见病因分为肺内源性和肺外源性原因,肺内源性原因包括肺部感染、胃内容物误吸、烟雾吸入、外伤、溺水等;肺外源性原因包括肺外源性的脓毒症、急性胰腺炎、大量输血相关、休克、脂肪栓塞、多发伤等。
ARDS的少见病因总结见表1。对于ARDS少见病因患者,应积极考虑肺活检,以改善患者预后。
在临床实践中,这类患者往往病情很重,能维持住已经耗费大量精力;而且诊断时机紧迫,最多三五天;诊断方式受限,多种检查无法完成,多种标本难以获取。所以,重症患者的原发病诊断极其重要,关乎患者预后。除外病史、化验、影像学外,病原和病理诊断仍然是非常可靠的能够明确诊断的重要手段,例如气管镜留取BALF和积极肺活检。
肺活检适应证及我们的经验
ICU肺活检相对安全!机械通气并不是肺活检的禁忌证。BTS相关指南建议:胸膜下病变首选超声引导下肺穿刺,非胸膜下病变建议CT引导下肺穿刺。超声引导下肺穿刺能够很好地显示支气管和大血管,患者可能出现咯血、气胸,但程度较轻。
ICU肺穿刺适应证
局灶浸润影持续存在,不论单肺/双肺,且痰、血、血清学、气管镜等多种手段无法确诊。
我们的经验
临床上我们做得较多的是超声引导下经皮肺穿刺及经支气管冷冻肺活检。对于无机械通气者,嘱患者练习屏气。对于机械通气者,镇静镇痛,无自主呼吸,摆好体位;穿刺时需要呼吸治疗师配合予以吸气屏气或呼气屏气。需要留置至少一个通畅带三通的外周静脉通路。另外,冷冻肺活检也是可选择的一种手段,其诊断效能优于经支气管镜肺活检术,甚至可与外科肺活检达到良好的一致性,而且同样可以用于危重患者。
并发症
肺活检并发症发生率相差较大,危重患者并发症发生率较高。气胸为20.5%(0~61%),需要引流的气胸为3.1%(3.3%~15%),咯血为5.3%(1.25%~5%),血胸为1.5%,死亡为0.15%。气胸风险(包括CT和超声下引导穿刺)主要来自于穿刺充气肺组织,穿刺非邻近胸膜病变。一项CT引导下肺穿刺总结的气胸危险因素来自于胸膜下病变,且病变范围小于2 cm。穿刺后任意体位均不降低气胸发生率。在血胸方面,大出血少见,多由于穿刺到肋间动脉或者乳内动脉引起。
ICU何时考虑肺活检?
图6 ICU肺活检步骤
小结
作者简介
冯莹莹
中日友好医院
 后可发表评论
后可发表评论




友情链接
联系我们
 公众号
公众号
 客服微信
客服微信