登录方式
方式一:
PC端网页:www.rccrc.cn
输入账号密码登录,可将此网址收藏并保存密码方便下次登录
方式二:
手机端网页:www.rccrc.cn
输入账号密码登录,可将此网址添加至手机桌面并保存密码方便下次登录
方式三:
【重症肺言】微信公众号
输入账号密码登录
注:账号具有唯一性,即同一个账号不能在两个地方同时登录。
作者:喻正浩
单位:武汉市中心医院呼吸与危重症医学科
一、病例介绍
患者男性,64岁,退(离)休人员。主诉:反复咳嗽、咳痰伴喘息3年余,再发加重20天。
患者3年余前受凉后出现咳嗽、咳痰,多白色泡沫样痰,后逐渐出现喘息,活动后可加重,曾多次在外院完善肺功能等检查后诊断为“慢阻肺”,并给予平喘止咳等对症处理,症状可好转,但平素未规范吸入治疗。患者于20天前感气喘加重,动则明显,在外院住院治疗,但症状无改善且加重,出现”昏睡”,随后在外院RICU行气管插管接呼吸机辅助通气,经治疗后,患者仍无法脱机且拒绝气管切开,患者自行拔管,家属签字后办理自动出院,今日为求进一步诊治特来我院就诊,以“慢阻肺急性发作(AECOPD)”收治我科。
30岁左右行胆囊结石手术切除;否认高血压、糖尿病、结核、乙肝等病史,有大量吸烟史。无食物及药物过敏史。
T 36.5℃,R 32次/分,HR 80次/分,BP 125/67 mmHg,SpO2神志嗜睡,双侧瞳孔等大, 光反射可, 呼吸急促, 双肺呼吸音低, 双肺可闻及散在干/湿啰音, 腹软, 无压痛, 双下肢无水肿。
Ⅱ型呼吸衰竭;肺性脑病;慢阻肺伴急性下呼吸道感染;社区获得性肺炎。
二、呼吸治疗经过
《慢性阻塞性肺疾病急性加重诊治中国专家共识(2023年修订版)》提出了AECOPD患者无创通气(NIV)的适应证和相对禁忌证(表1)。患者至少符合其中一个条件,即可使用NIV。本例患者有呼吸性酸中毒、呼吸困难的适应证,没有相对禁忌证,因此,根据2023版指南,患者达到NIV使用标准。
《无创正压通气急诊临床实践专家共识(2018)》推荐:①NIPPV可作为AECOPD通气治疗的首选方式(强推荐,证据等级Ⅰ);②对于符合NIPPV指征且没有禁忌证的AECOPD患者,应尽早应用NIPPV以降低患者插管和病死率(强推荐,证据等级Ⅰ);③对于意识障碍患者,不推荐常规使用NIPPV(弱推荐,证据等级Ⅱ);④AECOPD出现早期呼吸衰竭症状(呼吸频率增加,辅助呼吸肌参与呼吸运动,PaCO2高于基础值等),可尝试使用NIPPV治疗(弱推荐,证据等级Ⅱ)。
因此,在严密监测情况下,尝试先用NIV。1 h后,复查动脉血气PaCO2由99 mmHg升至110 mmHg,意识状态进一步恶化,此种情况下需要插管。
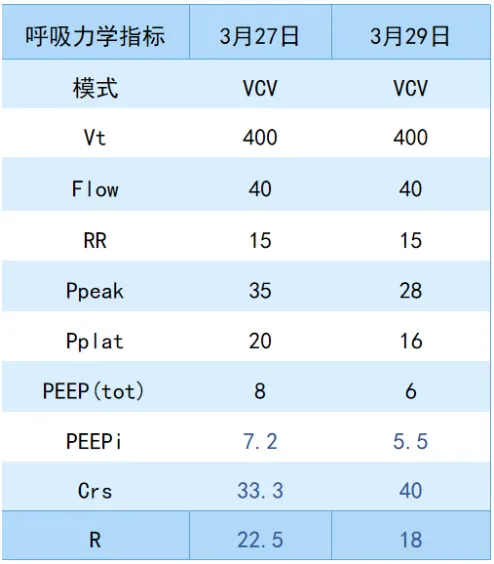
结合AECOPD诊疗专家共识及有创通气治疗相关指导意见,本例患者插管后采用PAC模式,Pi 20 cmH2O,PEEP 6 cmH2O,f 15次/分,FiO2 50%。呼吸力学测定:阻力(R)22.5 cmH2O/(L·s),呼吸系统顺应性(Crs)33.3 L/cmH2O,内源性PEEP(PEEPi)7.2 cmH2O。
3月28-31日:每日唤醒,白天使用PSV模式通气,兼顾患者自主呼吸功能锻炼;气道管理、胸部理疗促进痰液引流;呼吸力学测定指标较入院时有改善;血气分析示PaCO2下降至90 mmHg左右,持续在较高水平;气囊漏气试验通过,3次SBT未通过。但患者的呼吸力学指标有所改善(表2)。
困难撤机(difficult weaning)是指对进行机械通气的患者评估能否撤机时,需要进行3次SBT,或从第1次SBT起需要长达7 d才能成功撤机。临床中有20%~30%的机械通气患者难以脱离有创机械通气。
导致患者困难撤机或撤机失败的原因可以大致概括为“ABCDE”五个方向:气道和肺功能障(Airway/lung),脑功能障碍(Brain),心功能障碍(Cardiac),膈肌功能障碍(Diaphragm)和内分泌功能障碍(Endocrine)。除此之外还有一些其他因素,例如心理依赖及某些全身性的疾病等也会导致患者撤机困难。
“肺部感染控制窗(PIC)”这一概念由王辰院士提出,定义为急性呼吸衰竭患者行有创机械通气后,在未达到拔管-撤机标准之前即撤离有创通气,继之以无创通气,从而缩短有创通气治疗时间,与有创通气相关的并发症也因之减少。
关键是正确把握有创通气转为无创通气的切换点,把握肺部感染控制窗时机:临床上表现为痰液量减少、黏度变稀、痰色转白、体温下降、白细胞计数降低、影像学支气管-肺部感染影消退。
该患者的补充病史资料:外院曾脱机拔管一次,序贯使用NIV,患者不耐受,改用间断鼻导管,后因再发意识障碍加重,重新插管。同时,在家自购的家用无创呼吸机因使用后不舒服而拒绝使用。患者清醒状态下,对无创的耐受度极差,不能序贯NIV。
分析患者SBT失败的原因:①气道阻力增高:一是由于患者上呼吸道阻力升高,分泌物较多;二是小气道阻力升高,这与COPD病理生理改变有关。②呼吸肌疲劳:患者反复插管及插管时间较长,疑似产生呼吸机依赖性而导致呼吸肌无力,不能产生维持足够肺泡通气量所需的驱动力。③精神心理因素:RICU不允许家属陪伴,各种仪器设备的噪声和沟通障碍给患者带来消极影响,患者出现焦虑甚至烦躁不安。④全身营养状况差:患病时间长, 呼吸困难导致进食少, 气管插管后不能经口进食, 全身营养状况差。
处理措施:①胸部物理治疗:遵医嘱雾化吸入每日2次,雾化后行体位引流,每日2次,每次1 h,引流后予以排痰。必要时给予气管镜吸痰,使用气道内振动,气流冲击法清除气囊上滞留物。②体外膈肌起搏:使用呼吸神经肌肉刺激仪帮助患者进行膈肌和腹肌被动锻炼,起搏次数9次/分,脉冲频率35 Hz,刺激强度12单位,每日2次,每次20 min。③肢体功能锻炼:主被动辅助运动,维持关节活动度,增加肌肉力量。④呼吸肌耐力训练:予以脱机训练,2 h/d,逐级递增,直至成功脱机。⑤精神心理因素:家属探视每日30 min,增强信心、优化镇静镇痛方案。⑥营养治疗:营养科会诊,优化方案,予以充分营养支持。
拟定患者拔管后的序贯通气方案,至关重要。可选择的序贯通气方式包括:鼻导管/面罩给氧,经鼻高流量氧疗(HFNC),NIV,HFNC+NIV。在序贯通气之前,需要评估患者拔管失败的高风险。
研究显示,当符合下列≥4项条目时,即可判断存在拔管失败高风险:①年龄>65岁;②主要由心力衰竭导致的机械通气;③中重度慢阻肺;④拔管当天APACHEⅡ评分>12分;⑤BMI>30 kg/m2;⑥气道通畅问题(包括发生喉水肿);⑦无法处理呼吸道分泌物(咳嗽能力不足或拔管前8 h内需要气道内吸引>2次);⑧隐匿或延长脱机(≥1次尝试脱机失败);⑨合并症≥2个;⑩机械通气时间≥7 d;⑪和/或SBT结束时出现高碳酸血症(PaCO2>45 mmHg)。
4月4日血气分析显示PaCO2 54 mmHg,SBT和气囊漏气试验均通过。床边支气管镜清理呼吸道,利尿,静脉滴注甲强龙,拔除气管插管。患者拔管失败高风险,气道分泌物引流需求高,且患者不耐受NIV,综合考虑优先尝试HFNC。
4月5日夜间,患者意识再次转为嗜睡,呼之可应,急查血气PaCO2 82 mmHg。NIV到了非用不可的时候,立即予以NIV。
处理措施:①呼吸费力,呈浅快呼吸,双肺可闻及哮鸣音,予布地奈德雾化解痉治疗;②痰液较多且黏稠,气道廓清+机械吸痰;③患者烦躁不安,保护性约束+适度镇静。
2019年发表在JAMA杂志的一项随机临床研究纳入了法国30多家ICU的641例患者。研究发现:与单纯HFNC相比,交替使用HFNC+NIV能够显著降低再插管率(11.8% vs 18.2%)。拔管失败高风险患者,拔管后交替使用HFNC+NIV能够显著降低再插管的风险。亚组分析显示,在合并高碳酸血症患者中,单独使用HFNC的患者拔管后7 d内再插管率高于交替使用HFNC+NIV的患者(P=0.049)。这也证明交替使HFNC+NIV可以使AECOPD患者获益。
图2 患者治疗经过
2022年发表在Intensive Care Medicine杂志的一项系统评价和荟萃分析纳入了2021年10月的数据库,评估危重症成人拔管后无创呼吸支持治疗(NIPPV、HFNC、常规氧疗或联合药物治疗),该研究纳入了36项随机对照试验共6806例患者。结果显示:与常规氧疗相比,NIPPV和HFNC均减少了危重症成人的再插管率。与HFNC相比,NIPPV并未降低再插管的发生率。在非抢救状态下无创呼吸支持策略的预防性应用可以降低危重症成人患者的拔管失败风险。该文献虽然没有针对高碳酸血症患者进行亚组分析,但其为成人拔管后无创呼吸支持方式的选择提供了一些指导。
三、小结
对于AECOPD患者,在严密监测下,早期可以尝试使用无创呼吸支持技术。撤机评估除了SBT以外,以PIC作为切入点,应用NIV辅助撤机拔管,患者可从中获益。AECOPD患者拔管前评估拔管失败高风险,做好充分准备,选择合适的呼吸支持方式至关重要。综合文献回顾分析拔管后使用HFNC没有导致治疗失败率的增加,且舒适度、耐受度更好。合并高碳酸血症的患者,使用HFNC+NIV能有效降低再插管风险。由于临床病例差异较大,拔管后,结合临床实际及应用经验选择呼吸支持策略,注重细节管理,也是提高治疗成功的关键。
参考文献
[1] 慢性阻塞性肺疾病急性加重诊治专家组. 慢性阻塞性肺疾病急性加重诊治中国专家共识(2023年修订版)[J]. 国际呼吸杂志, 2023, 43(2):132-149.
[2] 中国医师协会急诊医师分会, 中国医疗保健国际交流促进会急诊急救分会, 国家卫生健康委能力建设与继续教育中心急诊学专家委员会[J]. 无创正压通气急诊临床实践专家共识(2018)[J]. 中华急诊医学杂志, 2019, 28(1):14-24.
[3] Boles J M, Bion J, Connors A, et al. Weaning from mechanical ventilation[J]. Eur Respir J, 2007, 29(5):1033-1056.
[4] Ambrosino N, Gabbrielli L. The difficult-to-wean patient[J]. Expert Rev Respir Med, 2010, 4(5):685-692.
[5 ]Lv Y, Lv Q, Lv Q, et al. Pulmonary infection control window as a switching point for sequential ventilation in the treatment of COPD patients: a meta-analysis[J]. Int J Chron Obstruct Pulmon Dis, 2017, 12:1255-1267.
[6] Hernández G, Paredes I, Moran F, et al. Effect of postextubation noninvasive ventilation with active humidification vs high-flow nasal cannula on reintubation in patients at very high risk for extubation failure: a randomized trial[J]. Intensive Care Med, 2022, 48(12):1751-1759.
[7] Jing G, Li J, Hao D, et al. Comparison of high flow nasal cannula with noninvasive ventilation in chronic obstructive pulmonary disease patients with hypercapnia in preventing postextubation respiratory failure: A pilot randomized controlled trial[J]. Res Nurs Health, 2019, 42(3):217-225.
[8] Di Mussi R, Spadaro S, Stripoli T, et al. High-flow nasal cannula oxygen therapy decreases postextubation neuroventilatory drive and work of breathing in patients with chronic obstructive pulmonary disease[J]. Crit Care, 2018, 22(1):180.
[9] Tan D, Walline JH, Ling B, et al. High-flow nasal cannula oxygen therapy versus non-invasive ventilation for chronic obstructive pulmonary disease patients after extubation: a multicenter, randomized controlled trial[J]. Crit Care, 2020, 24(1):489.
[10] Fernando SM, Tran A, Sadeghirad B, et al. Noninvasive respiratory support following extubation in critically ill adults: a systematic review and network meta-analysis[J]. Intensive Care Med, 2022, 48(2):137-147.
作者简介
 后可发表评论
后可发表评论




友情链接
联系我们
 公众号
公众号
 客服微信
客服微信