登录方式
方式一:
PC端网页:www.rccrc.cn
输入账号密码登录,可将此网址收藏并保存密码方便下次登录
方式二:
手机端网页:www.rccrc.cn
输入账号密码登录,可将此网址添加至手机桌面并保存密码方便下次登录
方式三:
【重症肺言】微信公众号
输入账号密码登录
注:账号具有唯一性,即同一个账号不能在两个地方同时登录。

作者:冯莹莹

单位:国家呼吸医学中心 中日友好医院呼吸与危重症医学科

一、病例介绍
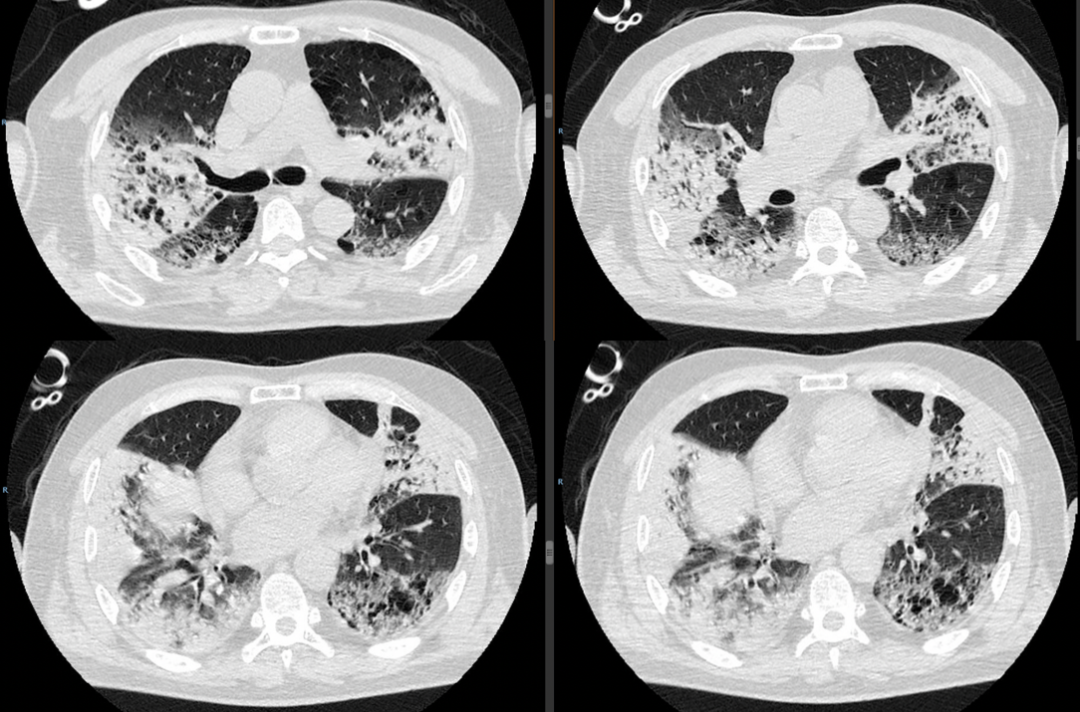
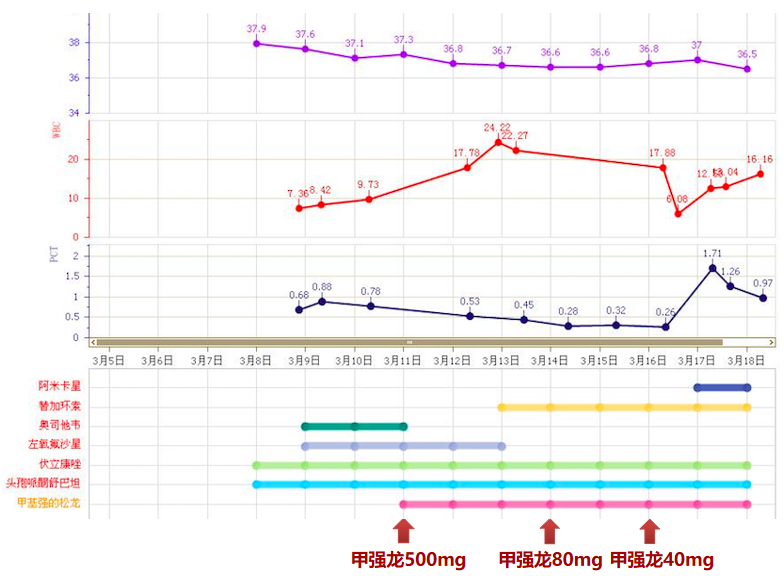
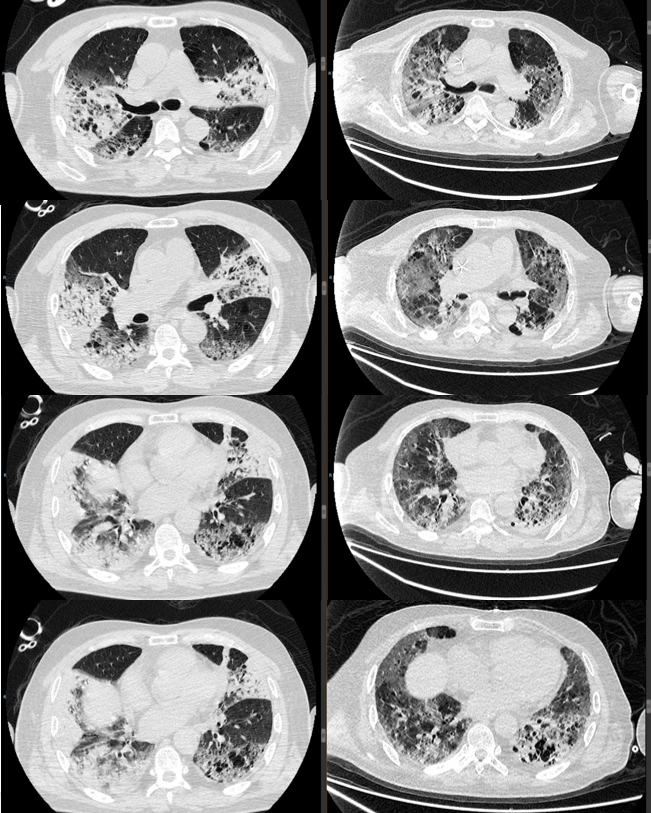
表1 ECMO患者超声引导下肺活检
续表1
参考文献
[1] Manhire A, Charig M, Clelland C, et al. Guidelines for radiologically guided lung biopsy[J]. Thorax, 2003, 58(11):920-936.
[2] Zhou G, Feng Y, Wang S, et al. Transbronchial lung cryobiopsy may be of value for nonresolving acute respiratory distress syndrome: case series and systematic literature review[J]. BMC Pulm Med, 2020, 20(1):183.
[3] Inwald D, Brown K, Gensini F, et al. Open lung biopsy in neonatal and paediatric patients referred for extracorporeal membrane oxygenation (ECMO)[J]. Thorax, 2004, 59(4):328-333.
[4] Houmes R J, Ten Kate C A, Wildschut E D, et al. Risk and relevance of open lung biopsy in pediatric ECMO patients: the Dutch experience[J]. J Pediatr Surg, 2017, 52(3):405-409.
[5] Rozé H, Thumerel M, Ouattara A, et al. Feasibility of bedside open lung biopsy in patients treated with extracorporeal membrane oxygenation[J]. Intensive Care Med, 2014, 40(11):1789-1790.
[6] Lipps K M, Bharat A, Walter J M. Lung Biopsy in Patients with Acute Respiratory Distress Syndrome Supported on Extracorporeal Membrane Oxygenation: A 2 Year Experience[J]. ASAIO J, 2019, 65(8):e92-e94.
作者简介
冯莹莹
国家呼吸医学中心中日友好医院呼吸与危重症医学科
中华医学会呼吸病学分会与美国胸科医师学会认证PCCM专科医师
THORAX 杂志青年编委
主要研究领域为ARDS、肺康复、重症营养
参与国家级科研项目1项及省部级课题3项
以第一/通讯作者发表SCI多篇
参编或编译书籍5部
声明:
 后可发表评论
后可发表评论

相关推荐
1
肺活检(支气管镜操作)所致大出血的预防与救治
1.1w
2
詹庆元教授:重症肺炎的救治:如何降低病死率?
1.1w
3
李琦教授:重症肺炎早期诊断和危险分层生物标志物研究进展
8620
4
床旁支气管镜在RICU/MICU中的介入治疗
7798
5
一次性支气管镜在RICU有必要吗?
6947
6
健康中国 春归武汉|解立新教授专访:M-ROSE在ICU患者肺部真菌感染中的应用
6555
7
俯卧位通气在重症肺炎中的应用进展
6553
8
黎毅敏教授:重症肺炎的诊治——来自AI的视角
6028
9
通过内标分子进行人源/病原核酸定量宏基因组测序与肺炎诊断
5953
10
重症肺部感染病原学诊断的巨大进步:浅谈二代测序技术
5823



友情链接
联系我们
 公众号
公众号
 客服微信
客服微信