登录方式
方式一:
PC端网页:www.rccrc.cn
输入账号密码登录,可将此网址收藏并保存密码方便下次登录
方式二:
手机端网页:www.rccrc.cn
输入账号密码登录,可将此网址添加至手机桌面并保存密码方便下次登录
方式三:
【重症肺言】微信公众号
输入账号密码登录
注:账号具有唯一性,即同一个账号不能在两个地方同时登录。


超声测量胸骨旁肋间肌厚度具有很好的可重复性。
肋间肌的增厚反映患者对呼吸机辅助的需求,在膈肌功能障碍的MV患者中肋间肌增厚分数明显增加。
膈肌力量、膈肌增厚分数和肋间肌增厚分数都与SBT失败显著相关。
用超声评估膈肌功能为膈肌功能评价和判断膈肌是否虚弱提供了重要临床信息。当膈肌功能减弱时,膈肌外的呼吸肌肉可能发挥重要作用,但超声技术能否用于评估它们的活动和功能尚不清楚。
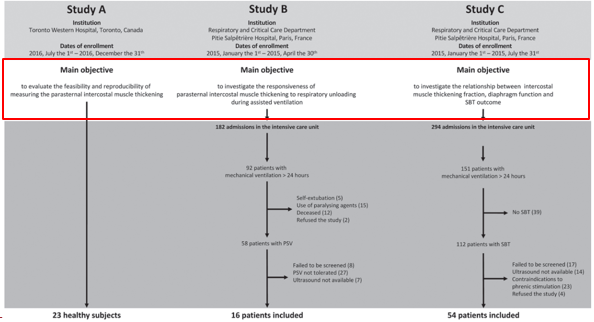
目的:①超声测量胸骨旁肋间肌增厚的可行性,并观察辅助通气下该肌肉的变化;②联合肋间肌和膈肌的综合评估是否可以预测SBT的失败。
方法:①对23名健康受试者的胸骨旁肋间肌进行评估;②评估不同PS下16名患者的肋间肌变化;③比较54名患者中有膈肌功能障碍者(膈神经磁刺激和超声确定)与无障碍者肋间肌的活动和SBT成功率差异。
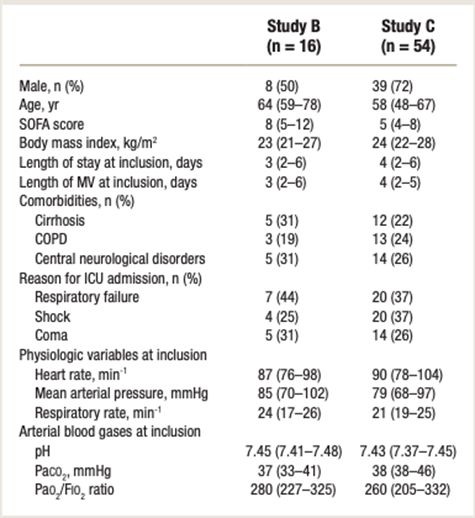
结果:胸骨旁肋间肌超声影像均易于获得,且观察者之间的测量重复性很好。随着PS水平的提高,肋间肌增厚分数逐渐减少。肋间肌增厚分数与膈肌力量之间呈负相关。肋间肌增厚分数在膈肌障碍患者中更高(17%比5%,P < 0.0001)。膈肌力量、膈肌增厚分数和肋间肌增厚分数在预测脱机失败或SBT失败的意义相似。
结论:在ICU中通过超声评估胸骨旁肋间肌是可行的,其能提供关于呼吸能力和负荷之间平衡的信息。
危重患者中呼吸肌功能障碍高发,可导致困难脱机和延迟脱机,在脱机过程中监测呼吸肌功能非常重要。
与评估膈肌产生的压力、膈肌肌电图相比,膈肌超声因其可视化和测量应用成为床旁评估呼吸肌的重要手段。因为肋间肌和颈部肌肉也参与呼吸运动,尤其在ICU中发生膈肌功能障碍或吸气肌负荷增加时,肋间肌超声可以提供关于呼吸能力/负荷的额外信息。
在COPD稳定期患者中证实了肋间肌超声应用的可行性和有效性,通过第二肋间肌的表面肌电图捕获神经冲动已被证明可预测AECOPD住院患者临床恶化的风险。
目前对胸骨旁肋间肌超声的研究有限,本研究的主要目标是评估超声测量肋间肌增厚的可行性和可重复性,并观察肋间肌增厚对辅助通气支持的反应性。次要目标是观察胸骨旁肋间肌增厚与膈肌功能之间的关系,并评估测量胸骨旁肋间肌增厚是否有助于判断脱机。
材料和方法
分为3个子研究
时间1月至2016年12月
2个中心:
- Toronto Western Hospital (Toronto,Canada) 门诊
- Pitié-Salpêtrière医院(法国巴黎)的呼吸与内科危重症医学科
所有受试者或近亲都签署书面的知情同意书。
符合规定的伦理标准。
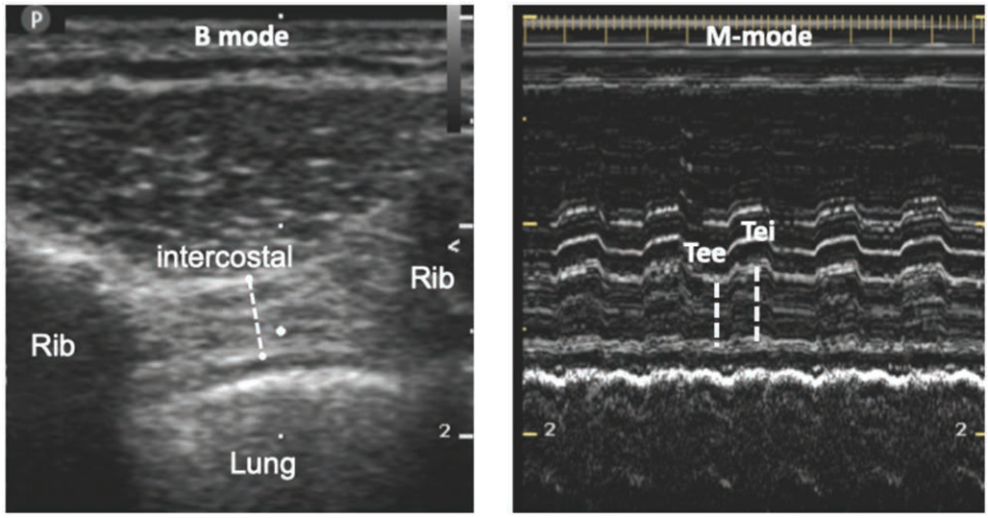
胸骨旁肋间肌超声(右侧)
纵向扫描,10~15 MHz线阵探头垂直于前胸表面,胸骨外侧约6~8 cm。
确定右第二、三肋间水平的三层双凹结构。
M模式,超声束垂直于肌肉中段,在呼气末和吸气高峰时冻结图像,测量胸骨旁肋间肌的厚度。
至少三个独立的呼吸周期重复进行,取其平均值。
计算胸骨旁肋间肌的增厚分数
- 肋间肌增厚分数=(吸气末厚度-呼气末厚度)/呼气末厚度 【TFic = (Tei - Tee)/Tee】
膈肌超声及电刺激
使用4~12 MHz的线阵超声探头(Sparq超声系统;飞利浦医疗集团)
- 在呼气末和吸气高峰时测量膈肌厚度,并计算增厚分数
- 膈肌增厚分数=(吸气末厚度-呼气末厚度)/呼气末厚度 【TF = (Tei - Tee)/Tee】
膈神经刺激
- 受试者取半卧位,在双侧颈部胸锁乳突肌后方放置Magstim磁刺激器,在气管插管上连接一个压力传感器,同时刺激双侧膈神经,使膈肌产生最大程度的收缩后可在气道内形成负压。重复测量3次,记录压力的平均值。作为膈肌产生压力的能力。
- 如果低于11 cmH2O,诊断为膈肌功能障碍。
研究设计
不吸烟的成年人,6个月内无心肺或神经肌肉疾病病史。
经30 min平静呼吸后进行胸骨旁肋间肌超声检查。
按随机顺序,由两名有经验的超声观察员完成受试者吸气末和呼气末超声测量。检查者对彼此的结果都是互盲。每位观察者进行两组测量,间隔20 min,以便计算测量者内的可重复性。
研究B:胸骨旁肋间肌对呼吸支持的反应性
评估在不同PS水平肋间肌增厚和膈肌增厚分数的变化。
气管插管有创MV>24 h,并且目前PSV支持的患者。
肋间肌超声检查在PS水平(5、10、15和20 cmH2O)PEEP 5 cmH2O下随机应用,最后是PS 7,PEEP 0。研究期间保持FiO2 30%。
超声检查者对呼吸机的参数设盲。
每种通气条件维持10 min,在最后2 min进行超声测量。在不同条件切换之间,允许有5 min重新使用最初的呼吸机设置。
确定脱机时膈肌功能障碍的发生率和影响,以及呼吸肌超声对MV者的潜在意义。
气管插管有创MV>24 h,并准备进行第一次SBT的患者。
共54位患者(33位膈肌功能障碍者,21位膈肌功能正常者)。
在PS设置目标为Vt 6~8 ml/kg PBW,PEEP 5 cmH2O下进行超声测量,然后在PS 7,PEEP 0行SBT 30 min后,按标准判断SBT结果。
观察脱机前、SBT时肋间肌的活动情况。确定肋间肌增厚与膈肌产生压力及脱机的关系。
其中15名患者完成呼气末和吸气末厚度测量,计算肋间肌增厚分数,以评估测量者间的可靠性。
采用SPSS 21 和MedCalc软件分析,双侧检验P<0.05被认为具有统计学意义。
三项均为前瞻性研究,两名超声观察员评估健康人(研究A)和患者(研究C)的肋间肌测量的可重复性。
研究A分析测量者内部和测量者间的可靠性。
- 对肋间肌呼气末、吸气末厚度和增厚率进行测量者内部相关性分析。性别之间采用秩和检验。
研究B比较不同条件下的肋间肌增厚和膈肌增厚分数的不同。
研究C进行气道开放压与肋间肌增厚之间相关性分析。
- 用秩和或卡方检验评估有无膈肌功能障碍和SBT成败差异。
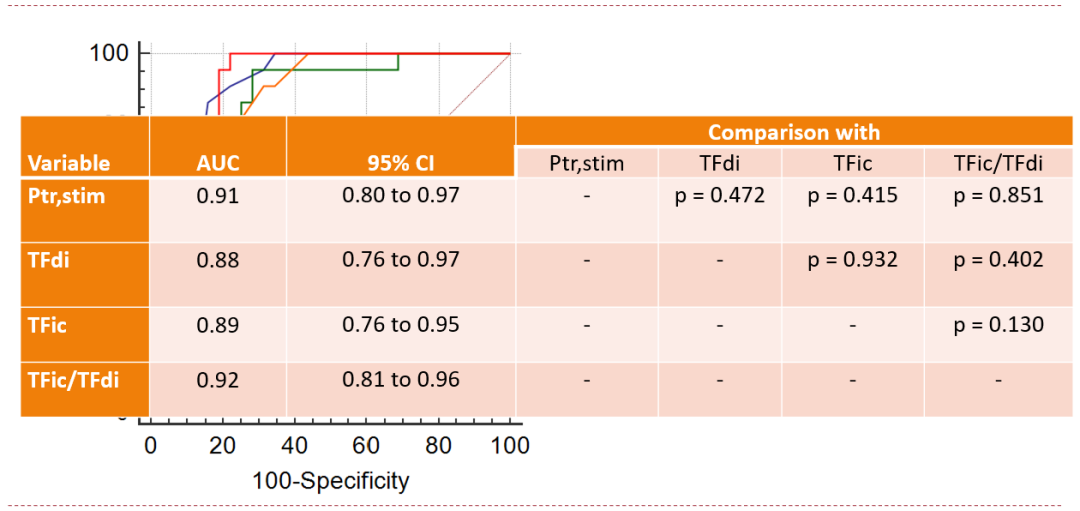
- 构建ROC来评估预测脱机失败的4个指标性能:气道开放压力、膈肌增厚分数、肋间肌增厚以及肋间肌增厚与膈肌增厚分数的比率。
- 计算了敏感性、特异性、阳性和阴性预测值、阳性和阴性似然比以及ROC曲线下面积。
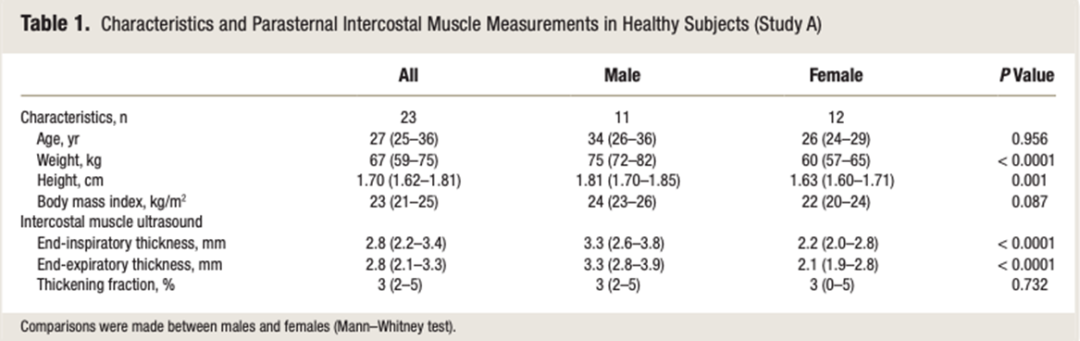
在测量肋间肌厚度的观察者组内相关系数相关性均为0.92,而肋间肌增厚率的组内系数相关性为0.77。
健康受试者在静息状态下肋间肌增厚率值非常低(中位数 3%;95%CI 2~5)。
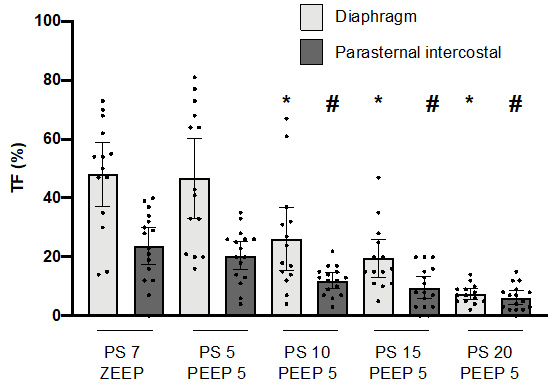
压力支持水平和胸骨旁肋间肌增厚之间存在相关性
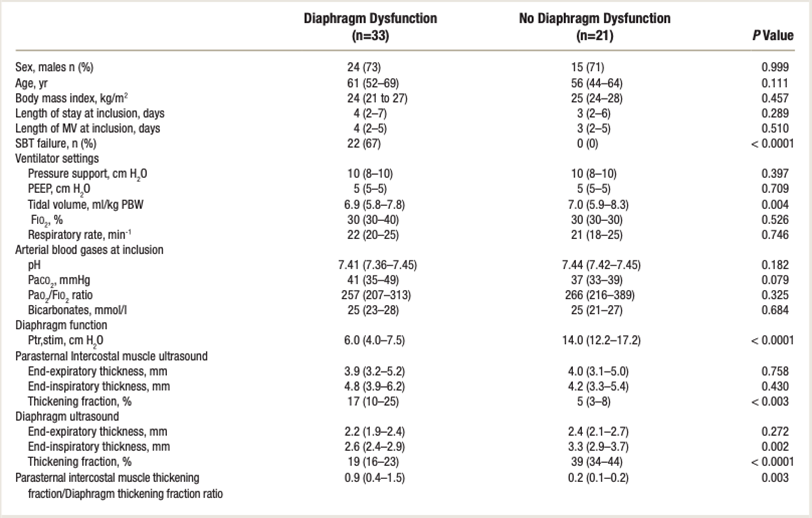
与无膈肌功能障碍的患者相比,有膈肌功能障碍的患者肋间肌增厚较高。
双侧膈神经刺激的气道开放压力与肋间肌增厚之间存在反曲线关系。
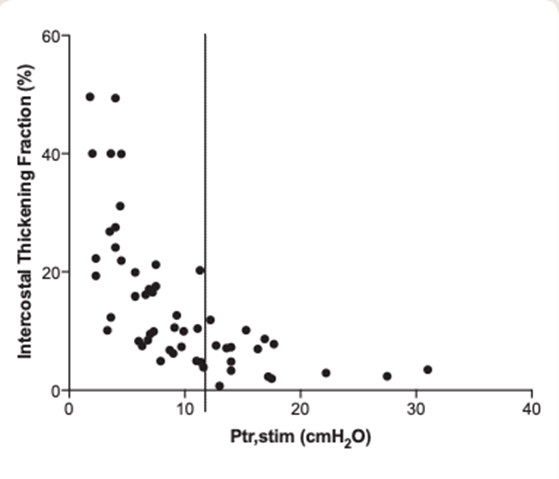
胸骨旁肋间肌增厚分数与双侧膈神经磁刺激后产生的气道开放压 (Ptr,stim) 的关系。
Ptr,stim cut-off 值:11 cmH2O。
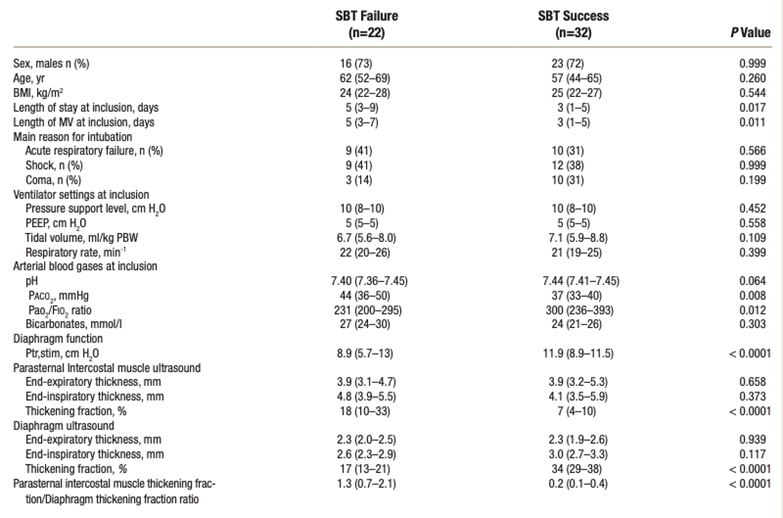
SBT失败者在双侧膈神经刺激时产生的气道开放压力较低,膈肌增厚分数较低,胸骨旁肋间肌增厚较高,胸骨旁肋间肌与膈肌增厚分数比值较低

讨论
本研究主要结果
胸骨旁肋间肌增厚的超声测量是可行和可重复的。
肋间肌增厚可以反映呼吸负荷高低。
PSV下肋间肌增厚率增大与膈肌功能障碍和SBT失败相关。
肋间肌增厚联合膈肌增厚分数与肋间肌增厚提供信息类似。
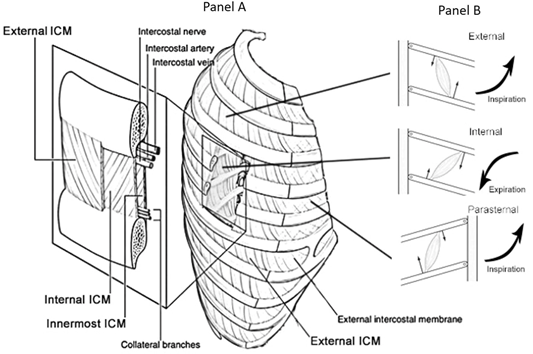
肋间肌在胸骨和软骨肋间交界处的被一个纤维肌腱取代,传统上称为 "胸骨旁肋间肌"。
人电生理学数据表明,胸骨旁肋间肌具有吸气的机械优势,从第二到第五间隙逐渐减少。
胸骨旁肋间肌只在吸气阶段活动,并与膈肌和其他膈外吸气肌一起互动。
胸骨旁肋间间的超声窗具有通常不受医疗设备影响的优势。
作为呼吸负荷-力量平衡评估的床旁指标
在ICU应用可作为呼吸驱动的替代指标。
肌电活动增加与MV脱机
- 与吸气压力支持水平不足、脱机失败和呼吸困难有关。
作为AECOPD治疗反应的标志。
本试验证实肋间肌与呼吸负荷之间的存在剂量反应关系。
是评估危重还在这呼吸负荷-能力平衡的一个工具。
- 前人和本研究证实的重复性良好。
- 可行性
▲ ICU患者高于健康受试者,但与COPD相似。
▲ 进一步的研究需要关注。
已在动物模型和人类中得到,但在ICU患者中的数据很少。
在高呼吸驱动力的情况下,膈肌障碍时膈外呼吸肌的收缩活动明显增强。
- 肋间肌平均增厚值比无膈肌功能障碍者高三倍。
肋间肌增厚与膈肌功能之间存在负相关。
可能鼓励医护人员优化呼吸机设置。
通过超声记录可能更明确膈肌功能障碍的假设。
膈肌功能是决定SBT结果的一个重要因素。
膈肌增厚分数可作为膈肌功能的代指标,是预测SBT的可靠指标。
膈肌超声不能完全预测撤离失败,需要评估膈肌以外的肌肉。
研究肋间肌增厚或肋间肌增厚与横膈膜增厚分数叠加是否改善对SBT结果的预测。
- 肋间肌增厚分数并没有比膈肌增厚分数更好,这两个指数的组合也未显示更佳。
- 对膈肌超声无法获得时,肋间肌增厚可能是一个的选择。
在SBT前记录肋间肌增厚可能是有意义的。
健康者胸骨旁肋间肌增厚水平极低。
肋间肌可能是呼吸肌被招募的标志,表明患者的吸气努力是不适当的。
因MV期间过强或过弱的呼吸努力均对患者产生不利影响,胸骨旁肋间超声评估可作为一种高吸气努力的量化指标。
超声检查仅在右侧进行。可能受探头的摆放、探头的压力、肌肉水肿等因素都可能造成测量误差。
预测SBT失败的肋间肌增厚临界值是在PSV的条件下测量的。
SBT失败的原因有很多,未详细解释,不过本研究测量肋间肌厚度在先,撤机试验在后,超声检测呼吸肌预测价值值得肯定的。
呼吸肌超声测量需要训练及规范。
单中心研究需要进一步证实。
在MV患者中,胸骨旁肋间肌超声测量似乎是可行的,并可能有助于在呼吸负荷和吸气能力不平衡的情况下估计吸气力的不足。
在对患者吸气努力认识不断提高的背景下,胸骨旁肋间肌和膈肌超声评估可能构成经典有创监测工具的重要替代方法。
Diaphragm Is Not Enough!
“It may be possible with ultrasonography to assess the mechanics, thickness, and strength of all the respiratory muscles.”
Anesthesiology May 2020, 132, 947–948.
 后可发表评论
后可发表评论

相关推荐
1
mNGS联合常规微生物检测可缩短ICU内SCAP的临床改善时间!詹庆元教授团队发表全球首个mNGS临床应用前瞻性随机对照研究
4898
2
文献学习46|mNGS在肺部感染应用中的进展及思考(二)
3520
3
文献学习53|宏基因组二代测序在肺部真菌感染诊断中的应用:肺活检与支气管肺泡灌洗液比较
3247
4
文献学习7 | ICU超声肌肉评估
3224
5
文献学习28 | 重症监护室获得性衰弱
3184
6
文献学习45|mNGS在肺部感染应用中的进展及思考(一)
2934
7
文献学习37 | 经皮膈肌电刺激系统在机械通气患者应用的初始评估
2867
8
文献学习12 | 肌松剂在ARDS中的早期应用
2487
9
文献学习23 | 利奈唑胺与万古霉素治疗ICU患者气管导管MRSA生物膜的疗效比较
2445
10
ARDS免疫精准诊断和治疗之困惑、挑战和策略
2308



友情链接
联系我们
 公众号
公众号
 客服微信
客服微信