登录方式
方式一:
PC端网页:www.rccrc.cn
输入账号密码登录,可将此网址收藏并保存密码方便下次登录
方式二:
手机端网页:www.rccrc.cn
输入账号密码登录,可将此网址添加至手机桌面并保存密码方便下次登录
方式三:
【重症肺言】微信公众号
输入账号密码登录
注:账号具有唯一性,即同一个账号不能在两个地方同时登录。
病例介绍
基本信息
患者,男性,64岁,退休。2020年8月3日转入我院呼吸监护室。
主诉
胸闷、气促1周。
现病史
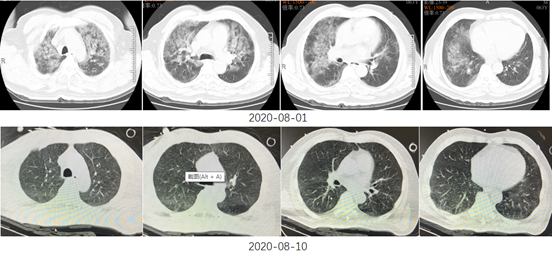
患者于2020年7月28日开始出现胸闷、气促,考虑因腰椎病绑腹带所致,故未予以重视。于8月1日再次出现胸闷、气促加重,并伴咳嗽、痰中带血,无发热;晨起自行骑车于当地医院门诊就诊。胸部CT示:两肺炎症?肺水肿?心影增大(图1)。查血:WBC 9×109/L,N% 90.5%,PLT 47×109/L,Hb 121 g/L,CRP 268 mg/L;心功能标志物:BNP 835 pg/ml;尿常规:尿蛋白(++),尿隐血(+++),白细胞(++),胆红素(++)。
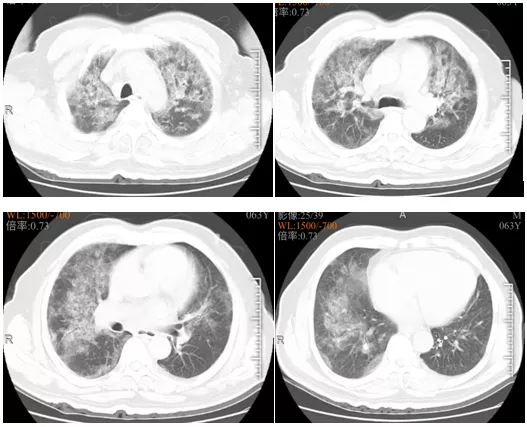
图1 患者门诊胸部CT
临床考虑心功能不全,8月1日下午当地医院将患者收入心内科病房,给予利尿、强心(多巴酚丁胺)、营养心肌等支持治疗,以及抗感染(头孢曲松2.0 g qd静脉滴注)、止咳等对症治疗。患者于静脉滴注头孢曲松过程中出现呕吐数次,房颤、气促加重,且氧合下降,面罩吸氧下SpO2为77%。于夜间7点左右予以气管插管。之后转入当地医院ICU。呼吸机参数不详。
镇静镇痛、抗感染(美罗培南1.0 g q8h+利奈唑胺0.6 g q12h)、强心(左西孟旦)、抗炎(甲泼尼龙40 mg q12h)、升压、护肝、补充白蛋白、抑酸护胃、化痰平喘等对症治疗。
8月2日复查各项指标,查血:PLT 37×109/L,WBC 17.3×109/L,Hb 126 g/L,PCT 16.1 ng/ml,CRP 192 mg/L;BNP 1947 pg/ml;尿素15.6 mmol/L,肌酐202 μmol/L;白蛋白29 g/L,总胆红素103 μmol/L,ALT 139 U/L,AST 108 U/L;血气分析:pH 7.25,PaCO2 48.5 mmHg,PaO2 77 mmHg,实际碱剩余-6.5 mmol/L(FiO2 80%)。
因肌酐水平升高,少尿(250 ml/d),予CRRT超滤(4000 ml)维持内环境稳定。
8月2日因氧合差,休克(去甲肾上腺素维持),少尿,为进一步治疗转至我院。
既往史
肾炎病史10年,每年监测肾功能,2020年7月9日肝、肾功能及肿瘤标志物检查均正常;高血压病史3年(服药1年,具体药物不详),现不服药2年,血压平稳;前列腺增生病史,长期服用非那雄胺+坦索罗辛;抑郁症多年,长期口服舍曲林+氯硝西泮+奥氮平;否认有糖尿病、脑梗死、慢阻肺等病史。
个人史
吸烟史30余年,日吸烟20支,未戒;否认嗜酒史。
入科后评估

病史特点
进展性肺部浸润性病变,咳嗽,血白细胞>10×109/L,需气管插管机械通气治疗,脓毒血症休克+血管活性药物,多肺叶浸润,氧合指数≤250 mmHg,血尿素氮7.14 mmol/L。
诊断
重症肺炎,ARDS(中度/PFR 50),肝功能不全,心功能不全,肾功能损伤,血小板降低,DIC倾向,高血压,前列腺增生,抑郁症。
追问病史
家庭合睦、经济条件良好;发病前无旅游史;除规律服用的药物外(治疗前列腺和抑郁症),无新增药物和食疗物质;独居于乡下,有田地几亩,种些菜,养些鸡鸭;性格孤僻,与邻居关系不佳;有皮肤病(具体不详),喜欢赤膊赤脚下水田劳作。
多器官功能损伤-病因?
重症肺炎?(病原菌?)肺出血-肾炎综合征?ANCA相关性血管炎?爆发性心肌炎?肺栓塞?中毒性疾病?少见的感染性疾病?
节点1: |
专家讨论
该患者起病急,胸部CT提示肺水肿,根据患者表现,更接近心源性肺水肿。患者有肾炎和皮肤病病史,结合后续检查结果,可以排除免疫抑制相关感染的可能。从诊断和鉴别诊断的角度分析,感染性疾病和非感染性疾病都要考虑,非感染性疾病有哪些,优先打击哪些器官,才会导致患者出现这种情况,目前确实较难明确。当前阶段还是要优先考虑感染性疾病,需要特别关注两点:一是感染部位,二是感染源。目前来看,该患者肺部感染的可能性不大,其他如肠道感染、血流感染等有可能,所以后续病原微生物检查是要完善的。综合患者的发病情况来看,更像某种特殊病毒引起的感染。所以我认为患者病情突然加重与入院后干预有一定关系。因为患者入院前的心、肺等器官基本处于脆弱的代偿边缘,反而入院治疗后系统崩溃,迅速出现呼吸衰竭。所以我个人倾向于这是某种病毒感染,尤其是肠道病毒、冠状病毒感染引起的心肌受损,后续病情加重也与心功能不全有关。如果从感染角度考虑,该患者炎症因子增多,血小板减少,合并多器官功能障碍等,都可以用病毒感染来解释。虽然原发病灶不在肺,但是通过肺泡灌洗液应该是可以查到的。如果患者符合上述推理,那么他的病情目前并非极危重,无创正压通气可以稳定循环。
该患者多脏器受损伴休克,这种情况在感染性疾病中常见,在非感染性疾病中,除非是由大出血引起,免疫性疾病引起休克的情况相对较少。所以我也同意大家的意见,这可能是一种少见的感染性疾病。
入院后治疗策略
机械通气:肺保护通气策略。
抗感染治疗:美罗培南1 g q8h。
综合治疗:肠内+肠外营养支持;保肝(谷光甘肽、腺苷蛋氨酸);CRRT、维持水电解质紊乱;抗心律失常;血管活性药物升压(去甲肾上腺素);控制血糖(胰岛素泵);抗炎(甲强龙60 mg q12h);血必净100 ml q12h×5天;低分子肝素预防VTE。
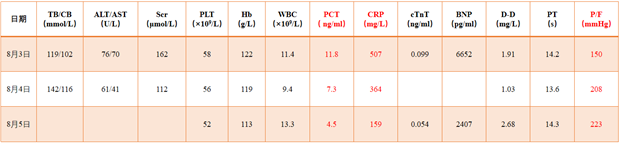
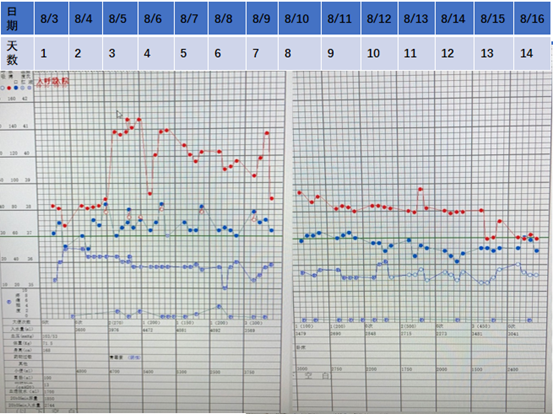
图4 患者入院后3天后相关指标变化情况

图5 患者8月5日胸部X线片
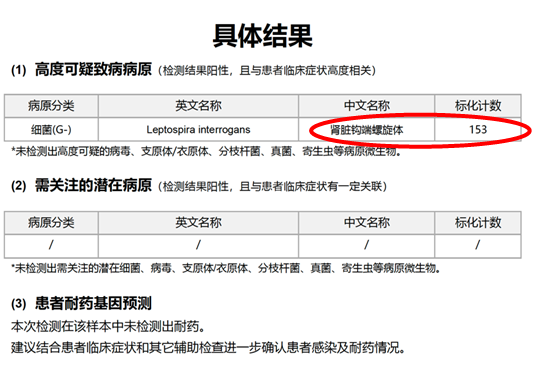
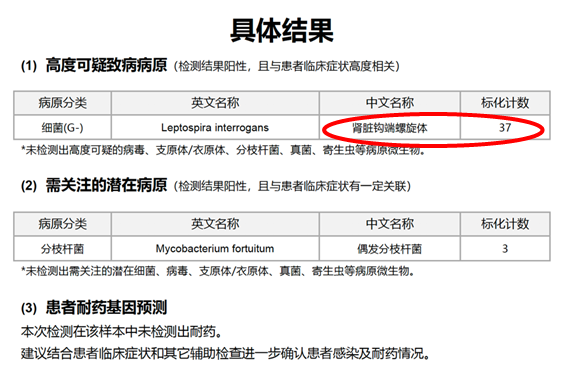
图6 外周血样本二代测序结果
节点2: |
专家讨论
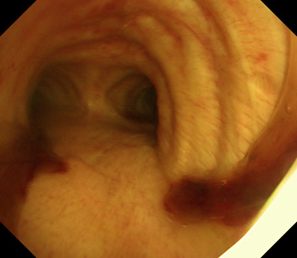
该患者本质上是由感染导致的血管炎,除了多脏器受损外,肺内应该还有出血。该患者的胸部CT比较有特点,呈向心性分布,这种情况除了考虑肺水肿、PCP、PAP外,也要考虑ANCA相关性血管炎和药物性肺损伤。该患者合并严重休克,所以还应考虑感染性疾病。二代测序结果结合临床还是有意义的,偶发分枝杆菌可以忽略,主要考虑钩端螺旋体病引起的感染。
更正诊断 |
节点3: |
专家讨论
回顾患者发病情况,还是可以用钩端螺旋体病来解释的,虽然前期胸部CT看起来更像心源性肺水肿表现,但是不除外其本身就是血管炎性反应的结果。所以我个人考虑输液中病情恶化主要是类赫氏反应,它不是严格定义上的赫氏反应。治疗方面,患者胆红素水平稍高,其他指标尚可,已经在使用甲强龙治疗,如果考虑肝脏本身问题,是否换用氢化可的松仍值得讨论。另外,激素的使用剂量究竟多少,还需要参考相关资料。此时炎症因子的吸附或血浆置换是否更有利于患者脏器功能的恢复。
患者治疗过程中病情恶化,类赫氏反应是一个重要因素。因为钩端螺旋体对抗生素很敏感;另外,患者心脏本身可能存在一些问题。赫氏反应除了打击其他脏器外,对心脏也是有影响的。对于此类严重的炎症反应,除了治疗原发病,我个人认为如果当前措施能维持脏器稳定,不应做过多干预,这是一个自然过程。
疾病转归
氧合指数进一步改善(289 mmHg)。
于2020年8月12日脱机拔管(插管9天),高流量吸氧装置续贯。
炎症标志物、心肌酶、BNP、黄疸、肝酶等指标逐步恢复正常。
8月14日停用青霉素。
康复锻炼+心理干预。
8月18日随访心超未见异常;心电图示窦性心律。
8月21日痊愈出院。
 后可发表评论
后可发表评论




友情链接
联系我们
 公众号
公众号
 客服微信
客服微信