登录方式
方式一:
PC端网页:www.rccrc.cn
输入账号密码登录,可将此网址收藏并保存密码方便下次登录
方式二:
手机端网页:www.rccrc.cn
输入账号密码登录,可将此网址添加至手机桌面并保存密码方便下次登录
方式三:
【重症肺言】微信公众号
输入账号密码登录
注:账号具有唯一性,即同一个账号不能在两个地方同时登录。
病例介绍
体格检查
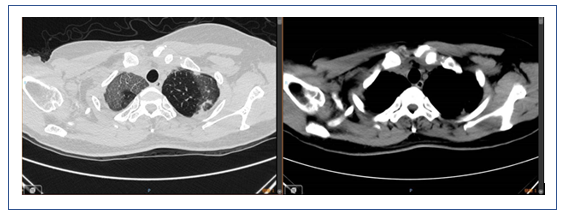
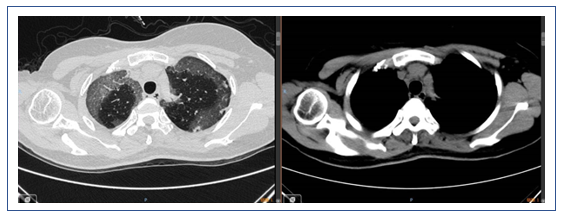
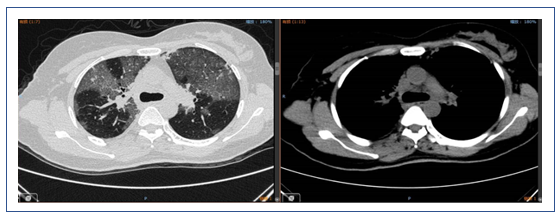
辅助检查
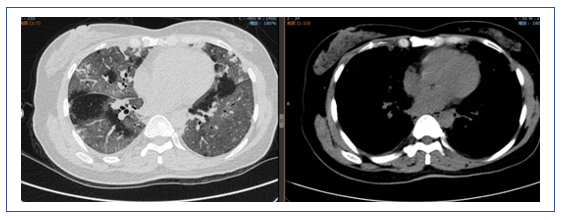
专家讨论
此例患者为起病急骤,病程较短,无基础疾病,胸部CT显示弥漫性磨玻璃影,结合其临床表现和实验室检查结果,主要考虑是否与病毒感染相关。另外,患者痰中带血丝,但病毒学检查为阴性,建议尽早行支气管肺泡灌洗。在治疗方面应以抗病毒为主,如果患者呼吸困难比较严重,可以适当加用一些激素。
该患者急性起病,发热,痰中带血,病情较重,但影像学改变并不典型。患者胸部CT示双肺磨玻璃影,双下肺可以见与支气管伴行的肺血管明显增粗,右下肺可见血管影扩张,中叶胸膜下片状高密度影,左下肺血管影扩张较明显。目前在诊断方面考虑感染性病变和非感染性病变。非感染性病变主要考虑两类,一类是非肿瘤相关疾病,如自身免疫性疾病,另一类是肿瘤相关病变,如淋巴瘤、血液系统疾病等。结合患者的临床表现和检查结果,我个人认为非感染性疾病的可能性较大,仍需进一步检查明确,如支气管肺泡灌洗、肺活检等。
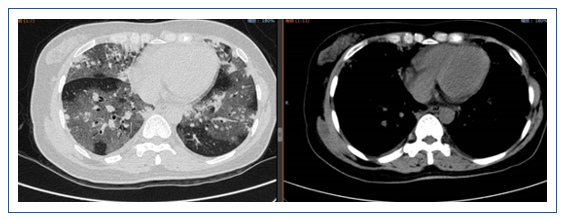
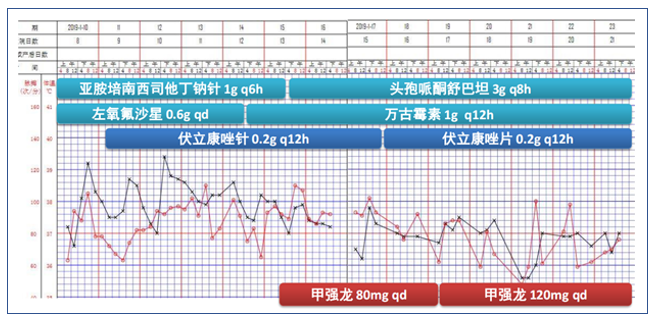
病情发展
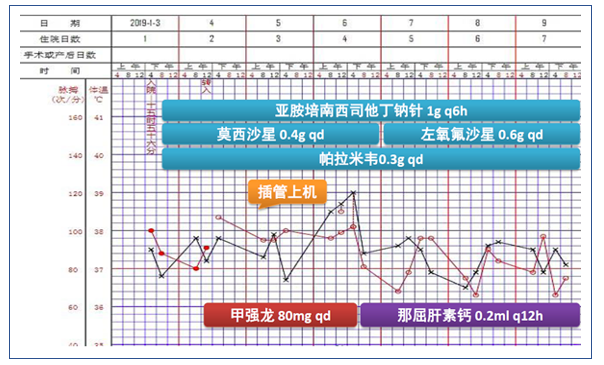
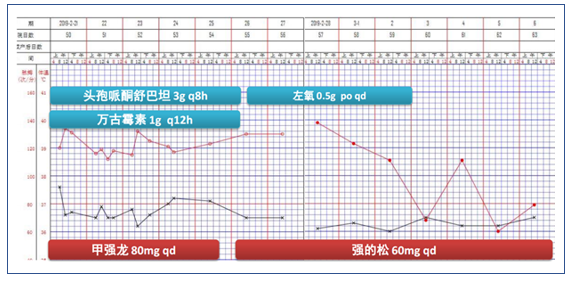
图3 患者初始治疗方案及生命体征变化情况
病情变化
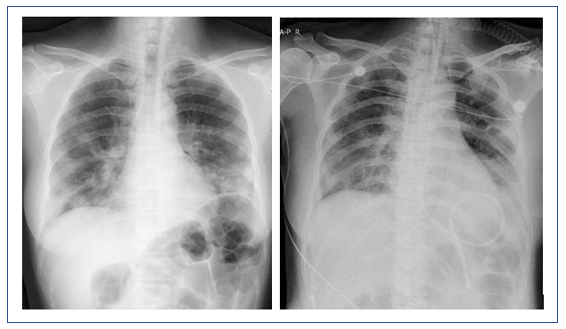
图4 患者治疗前后X线胸片对比
左:2018年12月31日胸片;右:2019年1月7日胸片
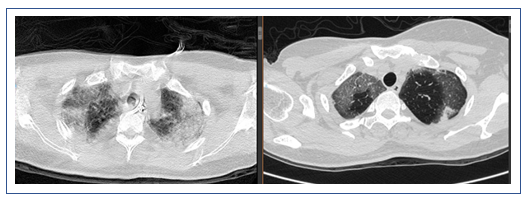
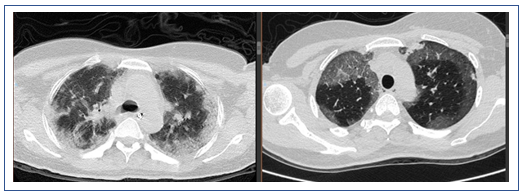
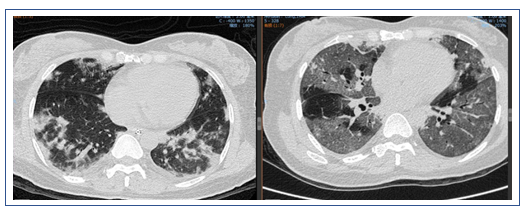
专家讨论
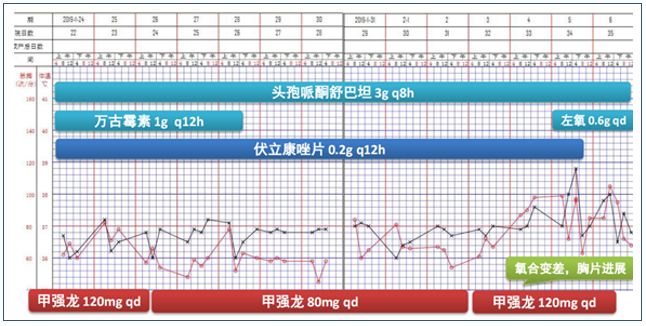
该患者的临床特点是D-二聚体水平持续性增高,需要注意下列问题:①追问病史,查找其他导致原因D-二聚体水平升高的原因。②患者X线胸片可见双下肺病变依然存在,上肺边缘和肋弓下仍有渗出,虽然个别区域病变有所吸收,但是整体并未明显好转,甚至双侧出现了少量胸腔积液,支气管管壁增厚,仍可见胸膜下三角形实变影,肺动脉增粗。因此还需考虑肺栓塞,应行CT肺动脉造影(CTPA)检查,用以解释D-二聚体水平升高的原因,另外除外肺栓塞。该患者各种病毒学检测均提示阴性,是否可以除外病毒感染?尽管患者免疫指标低,也可能与机体应激反应有关。如果排除病毒感染,接下来应考虑非感染性疾病可能。由于肺栓塞属于致死性疾病,建议通过CTPA检查首先排除这种可能。该患者目前不考虑肺水肿诊断,前述检查也不支持病毒性肺炎的诊断。插管后患者氧合有所改善,但病情仍然较重,肺内病变主要考虑肺实质(间质)病变、支气管病变和肺血管病变。所以逐渐聚焦到患者是否为肺血管病变,如肺血管炎或肺血栓。
经过治疗后,该患者的氧合有所改善,胸部CT提示肺部磨玻璃影明显吸收,但斑片状实变影愈加明显。此外,还出现了少量的胸腔积液。所以还是考虑患者有无潜在的血管炎或结缔组织疾病。由于患者的血管病变比较突出,D-二聚体和肿瘤标志物水平升高。所以暂时不能除外淋巴瘤或血管相关肿瘤。此时可以考虑行支气管肺泡灌洗,同时取标本送病理检查。
该患者经过短期治疗后,肺部磨玻璃影明显吸收。这种效果应是来源于糖皮质激素的作用。除了血管炎是否也要考虑皮肌炎的可能,可以做皮肌炎抗体检查。另外,建议患者行支气管肺泡灌洗和NGS检查。患者胸部CT显示双下肺背段有斑片影,这或许与患者机械通气时间长有关,可能为重力依赖区斑片渗出影。
病情进一步发展
2019年1月10日,再次高热39.1℃,无伴明显畏寒、寒战;间伴有烦躁发作。患者1月10日后反复发热,氧合变差,多次肺部影像学提示;双肺多发渗出灶较前进展。Cstat(呼吸系统静态顺应性)22-30,肺顺应性差。
2019年1月11日,行肺组织活检、肺泡灌洗液培养。肺泡灌洗液和痰培养出多重耐药肺炎克雷伯菌、产吲哚金黄杆菌(多次)、曲霉菌、木糖氧化无色杆菌。淋巴细胞CD系列计数,T淋巴细胞和B淋巴细胞总数均下降。复查自身抗体:全阴性。
复查X线胸片:双肺多发渗出进展,左肺大片实变(图6)。
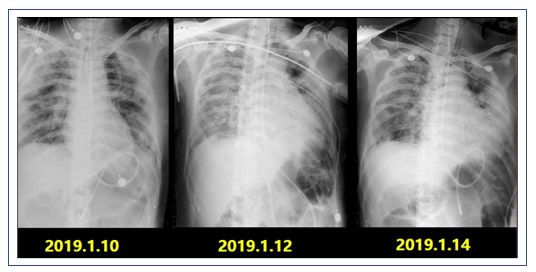
2019年1月16日复查胸部CT:双侧中下肺实变影较1月9日增多(图7)。
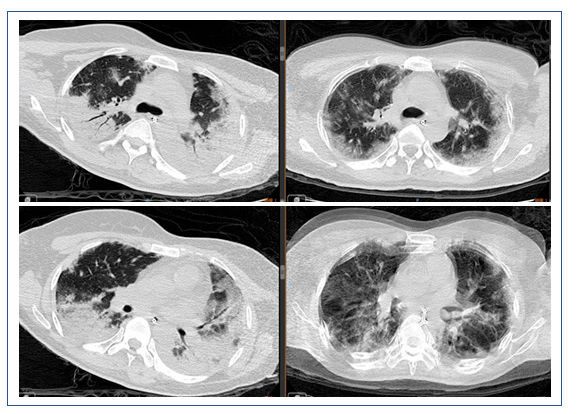
图7 患者复查胸部CT与前对比
左:2019年1月16日CT;右:2019年1月9日CT
讨论3:
①当前的诊断考虑?
②培养到的病原菌有无临床意义?
③目前FiO2:90%下血氧饱和度<90%,下一步如何处理?
④治疗方案如何调整?
专家讨论
患者1月4-6日使用激素,然后停用,胸部CT显示部分病变加重,部分病变被吸收;另外,中下肺背部实变比较明显,而且气管和支气管征比较突出,另外,病变沿着气管、支气管束的分布,符合机化性肺炎表现。但是机化性肺炎不能引起类似呼吸衰竭如此严重的情况,所以个人考虑是否为纤维素性机化性肺炎(AFOP),当然需要病理诊断来进一步明确。患者淋巴细胞非常低,这是目前很难解释的,所以还是期待进一步的检查。
该患者的实变处于整个重力依赖区,从双上肺的后段到下面的背段。一方面可能是停用激素后的反弹,另外一方面考虑跨肺压过小,与长期仰卧位机械通气有关,另外,PEEP过高对患者也有不良影响。此类患者如果不用激素,可以考虑俯卧位通气,能够短期迅速缓解患者重力依赖区的实变。我们还是期待后续的检查结果。
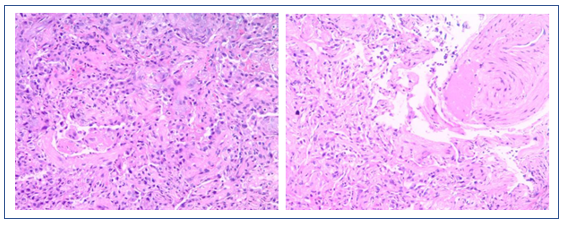
进一步检查结果
病情继续发展
根据患者临床表现及检查结果,再次调整治疗方案(图10)。
2019年1月25日,患者胸部CT显示双下肺实变较前有所吸收(图11)。
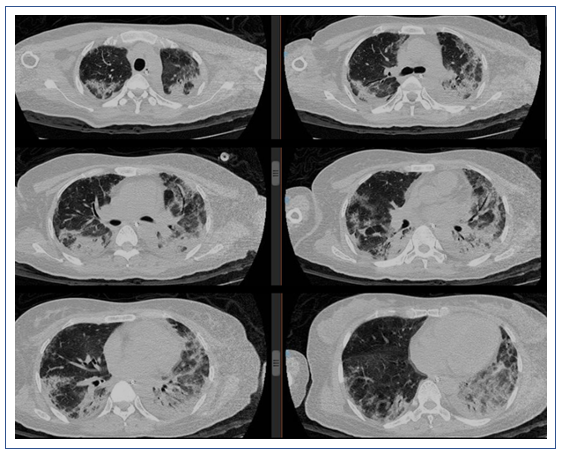
图11 2019年1月25日患者胸部CT
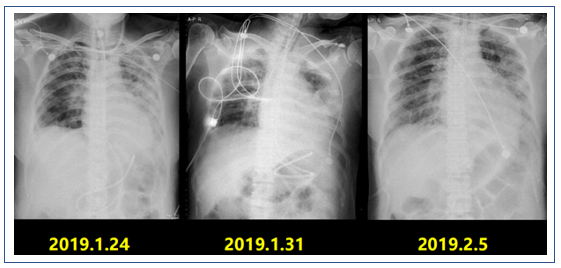
后续患者X线胸片检查结果(图12)。
专家讨论
病理提示肺泡腔内有纤维球突入,是否考虑为AFOP的病理特征。该患者淋巴细胞水平下降,免疫功能差。即使为AFOP,也可能是继发于血液系统疾病、严重感染等疾病,AFOP仅为“果”,而非“因”。
目前来看,患者出现机化性肺炎,还需要进一步排查导致此种情况的病因,例如自身免疫性疾病、血液系统肿瘤等。
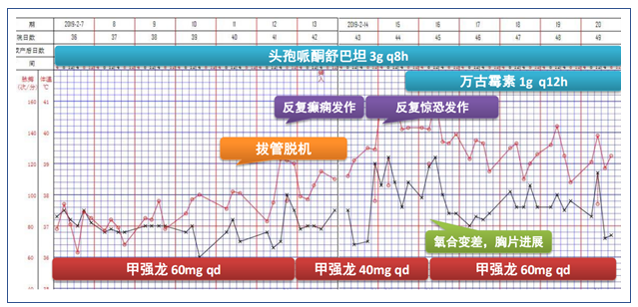
调整治疗方案
根据患者情况又调整了治疗方案(图13)。患者2月11日拔管脱机,再次出现高热,谵妄反复发作,胡言乱语,对外周刺激敏感,伴气促、低氧(SpO2:75%~85%)。
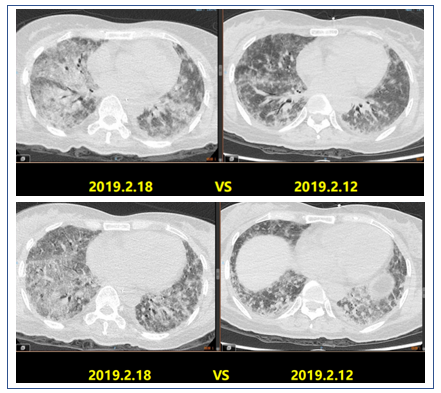
2019年2月1日患者胸部CT显示,上肺渗出进展(图14)。
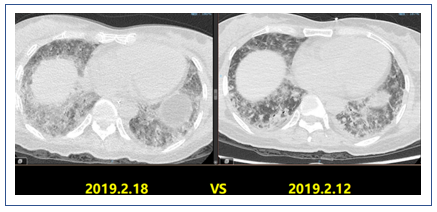
讨论5:
专家讨论
此患者这一阶段肺内渗出病灶明显增多,可以从三方面考虑:①目前患者的原发病依然没有明确;②激素减量太快;③继发感染,如PCP,如果G试验阴性,则此种可能性偏小。
惊恐发作的相关检查及处理
调整治疗方案后,患者各项生命体征逐步改善(图15)。
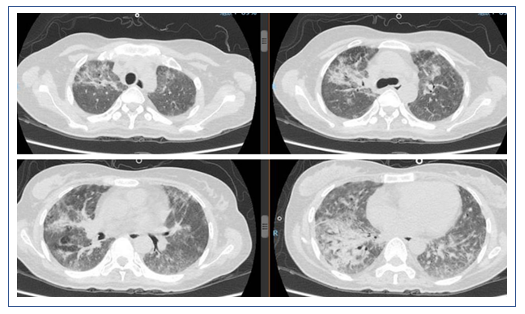
2019年2月25日患者胸部CT示双肺病变较前吸收(图16)。
患者转归
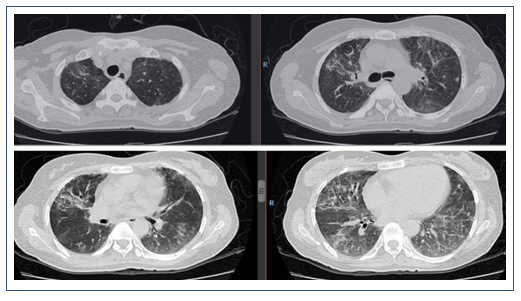
图17 2019年3月11日患者胸部CT
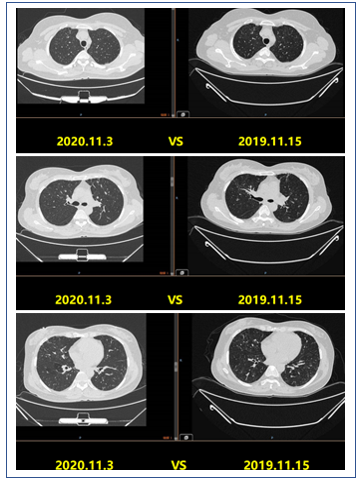
讨论6:
专家讨论
我个人倾向于急进性隐源性机化性肺炎的诊断,考虑初始阶段糖皮质激素停药太快,继而出现了“反跳”现象,当然最终还是缓慢停用激素。临床上,我们对于出现重力依赖区的患者,使用俯卧位通气后的效果较好,同时减少激素的使用。
赵子文教授小结
 后可发表评论
后可发表评论




友情链接
联系我们
 公众号
公众号
 客服微信
客服微信