登录方式
方式一:
PC端网页:www.rccrc.cn
输入账号密码登录,可将此网址收藏并保存密码方便下次登录
方式二:
手机端网页:www.rccrc.cn
输入账号密码登录,可将此网址添加至手机桌面并保存密码方便下次登录
方式三:
【重症肺言】微信公众号
输入账号密码登录
注:账号具有唯一性,即同一个账号不能在两个地方同时登录。
汇报:李娜
单位:重庆医科大学附属第二医院呼吸与危重症医学科
一般情况
患者女性,51岁,入院日期:2024-09-20。主诉:反复咳嗽、咯血20余年,发热7个月,加重5天。
现病史
入院前20余年,患者无明显诱因出现咳嗽、咯血,少量鲜红色血液,伴咳痰、活动后气促,当地医院确诊“支气管扩张症”,予以对症治疗(具体不详)后好转出院。病程中咳嗽咳痰、咯血反复发作,反复因“支扩伴感染”于重庆医科大学附属第一医院、重庆市公共卫生医疗救治中心及当地诊所住院治疗。10余年前因“大咯血”于重庆医科大学附属第一医院行支气管动脉栓塞术。4年前确诊肺非结核分枝杆菌(NTM)病(具体诊疗不详)。
7个月前(2024年2月)因发热就诊于重庆市公共卫生医疗救治中心,最高体温39℃,伴咳嗽咳痰,偶有痰中带血,伴活动后气促。2024年2月22日完善肺泡灌洗液结核分枝杆菌(MTB)-NTM鉴定及耐药检查提示:脓肿分枝杆菌脓肿亚种(序列数30318),予以抗感染(头孢西丁+阿奇霉素)及对症治疗后好转出院。出院后发热、咳嗽咳痰仍反复发作,继续于当地医院持续予“头孢西丁+阿奇霉素”抗感染治疗1个月。
5个月前(2024年4月)再次因反复发热、咳嗽、咳痰、偶有痰中带血、活动后气促于重庆市公共卫生医疗救治中心就诊,予以“阿米卡星+利奈唑胺+阿奇霉素+头孢西丁+替加环素”抗NTM治疗,期间发热、咳嗽咳痰好转,但胃肠道反应重,纳差,2024年4月14日复查胸部CT平扫:双肺下叶病变部分增多,余肺病变无明显变化;签字后出院,于当地医院多次对症治疗及自服中药治疗。
5天前,患者再次出现发热,体温最高39℃,伴畏寒、寒战、咳嗽、痰中带血,伴气促,不能平卧,平卧气促加重,伴腹部疼痛、里急后重。为进一步诊治,我院门诊以“支气管扩张伴感染”收治入院。
既往史及其他
既往10余年前因支扩行支气管动脉栓塞术(具体不详)。其余无特殊。个人史、婚育史、月经史、家族史均无特殊。
入院查体
体温37.0℃,脉搏138次/分,呼吸38次/分,血压89/72 mmHg,体重35 kg,身高160 cm,SpO2 90%(吸氧3 L/min)。神志清醒,呼吸急促,对答切题,口齿清晰,查体合作。体型消瘦,营养不良。全身皮肤黏膜无黄染,无全身浅表淋巴结肿大,颈软,无抵抗感,无静脉充盈,气管位置居中,胸廓外形正常,无肋间隙增宽,叩诊双肺呈清音,双下肺可闻及粗湿啰音,未闻及哮鸣音,心界叩诊无扩大,心率138次/分,节律齐,无杂音,腹部凹陷,有左下腹轻压痛,无反跳痛、肌紧张,肝脾未触及,肝颈静脉回流征阴性,双下肢无凹陷性水肿。
外院辅助检查
2024年3月27日重庆市公共卫生医疗救治中心胸部CT平扫:考虑双肺感染,伴支气管扩张,符合NTM肺病改变;纵隔淋巴结肿大;肝脏钙化灶。
2024年4月12日重庆市公共卫生医疗救治中心分枝杆菌鉴定+药敏提示:NTM,利福平、亚胺培南-西司他丁、阿奇霉素、头孢西丁、加替沙星、异烟肼、磺胺、乙胺丁醇均耐药;克拉霉素、妥布霉素、莫西沙星、米诺环素中介;利奈唑胺、阿米卡星、利福布丁敏感。
2024年4月14日重庆市公共卫生医疗救治中心胸部CT平扫:NTM治疗后复查,合并其他感染待排,与2024年3月27日比较双肺下叶病变部分增多,余肺病变无明显变化。
本院辅助检查(2024-09-20)
临检(血气分析,未吸氧状态下):pH 7.540(↑),PaO2 66.0 mmHg,PaCO2 30.0 mmHg(↓),氧合指数314 mmHg,SaO2 94.1%(↓)。
肝肾功能、凝血象、D-二聚体均未见明显异常。电解质:钾3.11 mmol/L。
感染指标:PCT 4.15 ng/ml。血常规:WBC 40.98×109/L,NEU% 97.1%,CRP<5 mg/L。心电图提示窦性心动过速。
入院胸部CT:双肺多发支气管囊、柱状扩张,管壁增厚,部分管腔内见密度增高影充填,周围多发斑片状、结节状密度增高影,左肺上叶部分肺实变,边缘模糊,右肺中上叶肺体积缩小;双肺门及纵隔多发增大淋巴结;双侧胸膜增厚,左侧胸腔少量积液;心包少量积液。肺动脉稍增宽(图1)。考虑为双肺多发支气管扩张伴黏液栓及周围感染,其中左肺上叶部分肺实变,右肺中上叶慢性肺不张;双肺门及纵隔多发增大淋巴结;双侧胸膜增厚;左侧胸腔少量积液;心包少量积液;肺动脉高压改变。
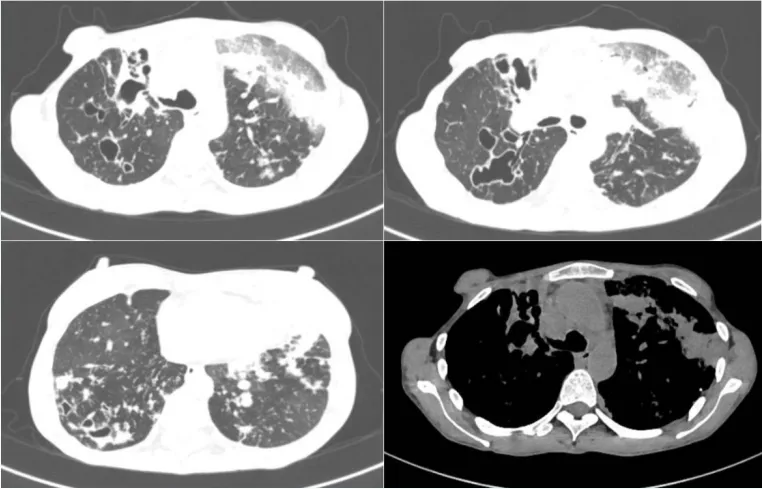
图1 患者入院胸部CT(2024-09-20)
入院诊断
①脓毒血症;②社区获得性肺炎,重症;③Ⅰ型呼吸衰竭;④支气管扩张伴感染;⑤肺非结核分枝杆菌病;⑥低钾血症;⑦窦性心动过速;⑧低血压待查:分布性休克?其他?
查找病原学
患者转入RICU即采血进行血培养,结果回报肺炎链球菌(图2)。入院当天行气管镜检查,肺泡灌洗液培养结果提示黏液性铜绿假单胞菌(图3)。
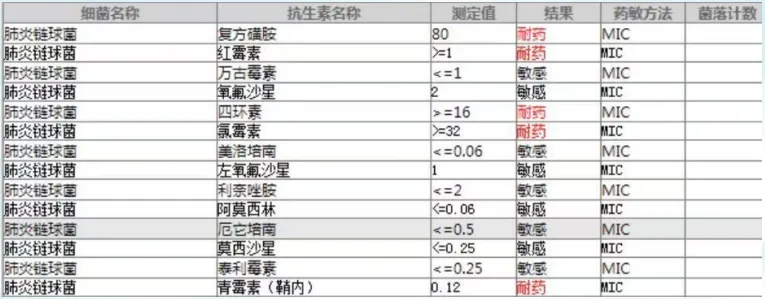
图2 血培养及药敏试验结果
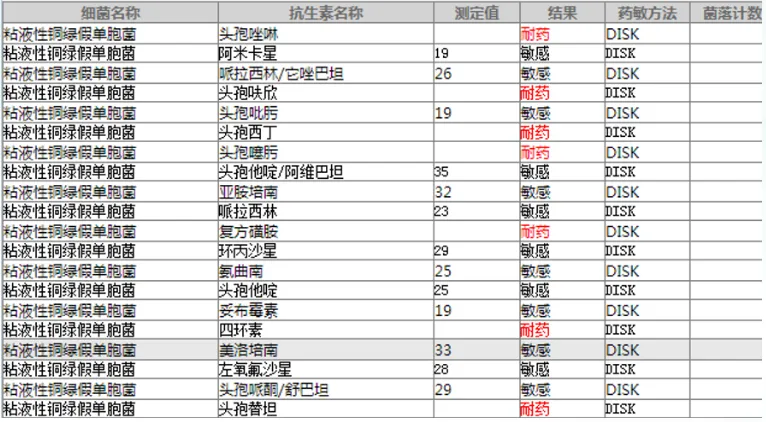
图3 肺泡灌洗液培养及药敏试验结果
呼吸道8项(痰):肺炎链球菌阳性,铜绿假单胞菌阳性,肺炎克雷伯菌阳性。TB-DNA PCR检测结果为脓肿分枝杆菌。G试验、GM试验、曲霉抗体IgG、念珠菌抗体IgG均阴性。后续痰培养提示耐碳青霉烯类肺炎克雷伯菌(CRKP)。
mNGS检查提示:肺炎链球菌(序列数275072),铜绿假单胞菌(序列数87878),脓肿分枝杆菌(序列数17358)。
病情分析及处理策略
患者入院后检出支扩合并脓肿分枝杆菌感染,经验性给予亚胺培南西司他丁+利奈唑胺+阿米卡星抗感染治疗,后续检出CRKP后将亚胺培南西司他丁换为头孢他啶阿维巴坦抗感染,同时予以营养支持等治疗。
血培养提示肺炎链球菌, 继续原方案抗感染治疗, 停用利奈唑胺, 加用莫西沙星口服。大便查见大量真菌, 加用制霉素片抗感染治疗, 同时加强营养支持、重症监护、特级护理等措施。
痰培养提示白念珠菌,mNGS结果提示疑似微生态列表中亦发现念珠菌,加用卡泊芬净50 mg qd抗真菌治疗。
期间予多次床旁气管镜灌洗清除气道分泌物、促进痰液引流,积极补充营养素、酌情补充电解质、维持出入量平衡等对症支持治疗。
9月26日床旁胸片提示:左上肺实变较前吸收(图4)。
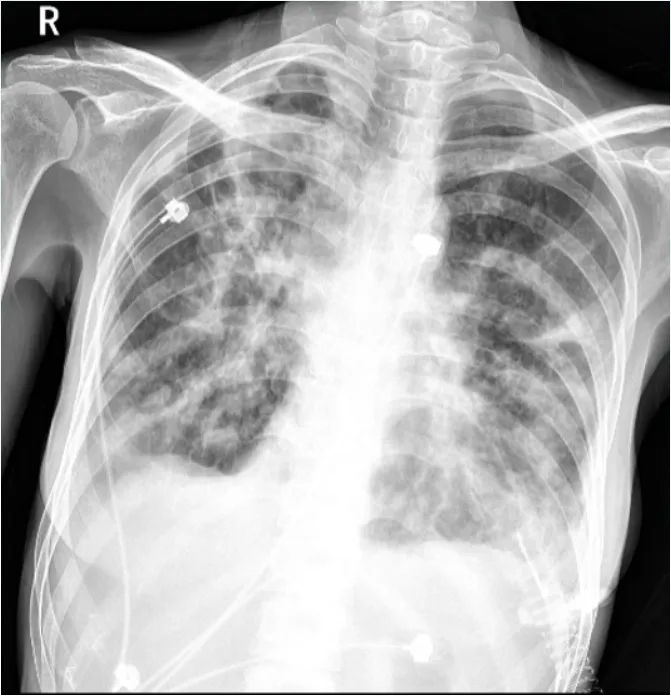
图4 患者床旁胸片(2024-09-26)
回溯病情:患者入院当天下午出现高热,予经验性抗感染治疗后第3天,体温基本降至正常,后续体温仍有波动,热峰下降(图5)。心率随体温波动而变化,后续趋于稳定。治疗期间,患者降钙素原、白细胞和中性粒细胞比例逐渐下降并趋于稳定(图6)。
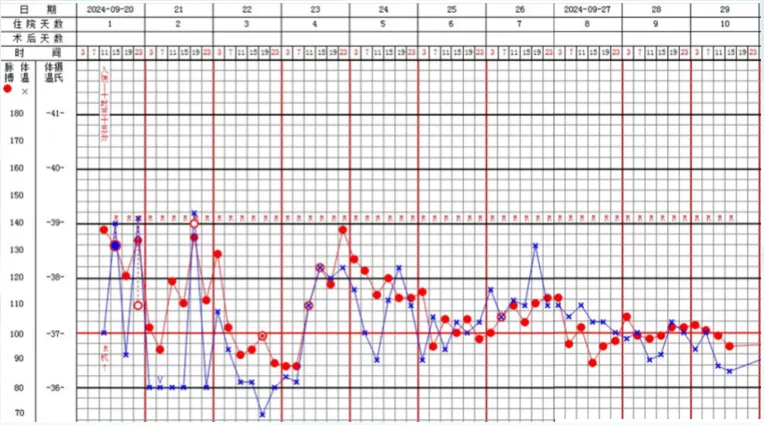
图5 治疗第一阶段患者体温变化情况
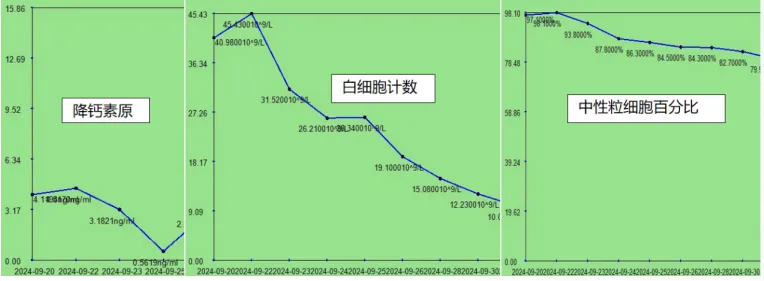
图6 治疗第一阶段患者感染指标变化情况
患者影像学较前好转,呼吸道症状明显减轻,体温呈下降趋势,感染指标及氧合较稳定,遂于9月29日转至普通病房继续治疗。
问题1:该患者初始抗感染治疗是否恰当,需要如何调整及完善其他检查?
病情变化
患者在普通病房住院观察,并拟出院。但在2024年10月10日晚,患者突发喘累,呼吸急促,大汗淋漓,端坐呼吸,急查血气分析提示PaCO2 88.0 mmHg。
问题2:患者病情变化,可能的原因是什么?如何调整治疗方案?
2024年10月10日普通病房床旁胸片示:双肺透光度不均匀,双肺纹理增多、紊乱,双肺见散在斑片影及絮状影,双肺门影显示不清;膈面显示欠清,双侧肋膈角变钝。病灶较前(2024-09-26)增多;双侧胸腔少-中量积液可能,较前增多(图7)。
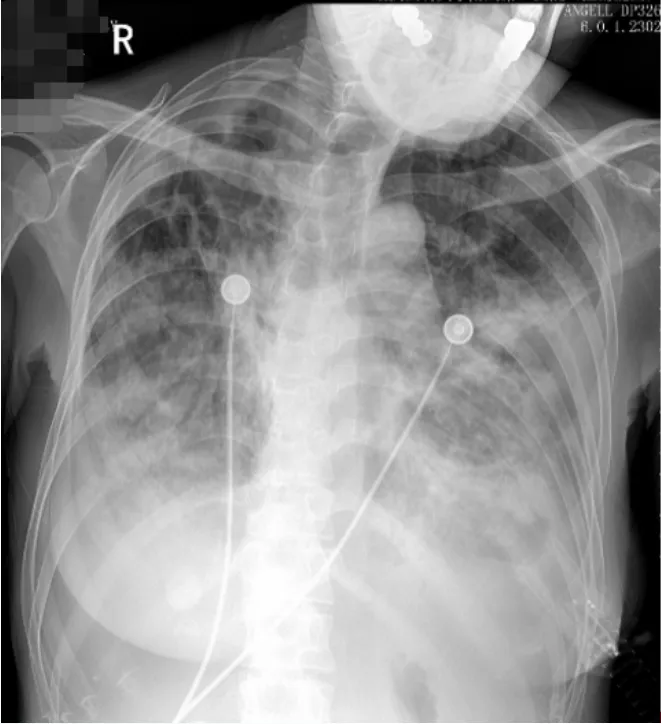
图7 床旁胸片(2024-10-10)
10月10日床旁彩超检查:左房饱满;二尖瓣中度关闭不全;三尖辦轻-中度关闭不全;肺动脉高压(轻度)。急查心衰指标:B型钠尿肽前体16902.2 pg/ml(↑),肌酸激酶同工酶8.10 ng/ml(↑),肌红蛋白37.20 ng/ml,肌钙蛋白I 0.723 ng/ml(↑)。
考虑急性心衰,予强心、利尿等对症处理后,患者喘累等症状无明显好转,于10月10日转入RICU(APACHEⅡ评分15分,SOFA评分3分,Geneva评分3分),予无创辅助通气(模式: AVAPS, FiO2 60%, VT 410 ml, Ti 0.9, R 22次/分, PEEP/EPAP 6 cmH2O),患者血氧饱和度波动在92%左右, 呼吸频率40次/分左右, 烦躁。复查血气分析: PaO2 83.0 mmHg, PaCO2 88.0 mmHg。
10月13日痰培养提示嗜麦芽窄食单胞菌,对磺胺和左氧氟沙星敏感,米诺环素中介。于是加用复方磺胺甲噁唑3 co tid抗感染。然而患者在10月12日至10月24日仍然反复发热。患者在治疗第三阶段体温动态如图8所示。患者体温最高达39.8℃,调整用药后有所下降,但仍有反复。
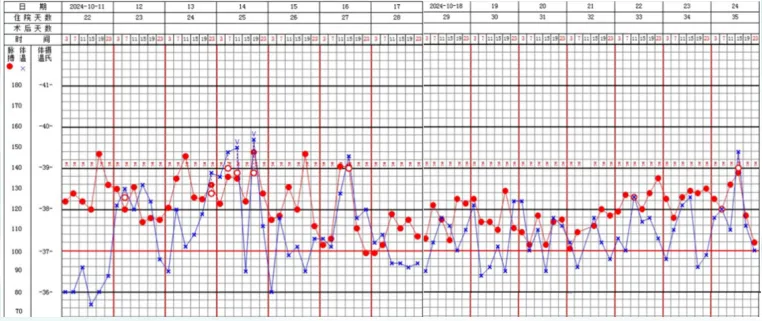
图8 治疗第三阶段患者体温变化情况
问题3:患者再次出现发热,可能的原因是什么?需要进一步完善哪些检查?
患者10月12日至10月24日期间出现间断发热,考虑:①导管相关感染,予以更换导管、导管尖端培养未找到新增病原菌;②反复血培养、尿培养未找到病原菌;③考虑长期禁食禁饮,胆汁淤积,腹隐痛,腹胀明显,自10月10日转入RICU后即未解大便,考虑腹腔感染、麻痹性肠梗阻不除外,予以灌肠、中药外敷、口服石蜡油等促进胃肠蠕动。10月23日予以碘海醇30 ml胃注后,于当日解2700 ml大便。
由10月11日至10月18日胸片可见,患者肺门周围渗出影有所吸收。10月18日胸片提示左上肺有不张表现(图9)。
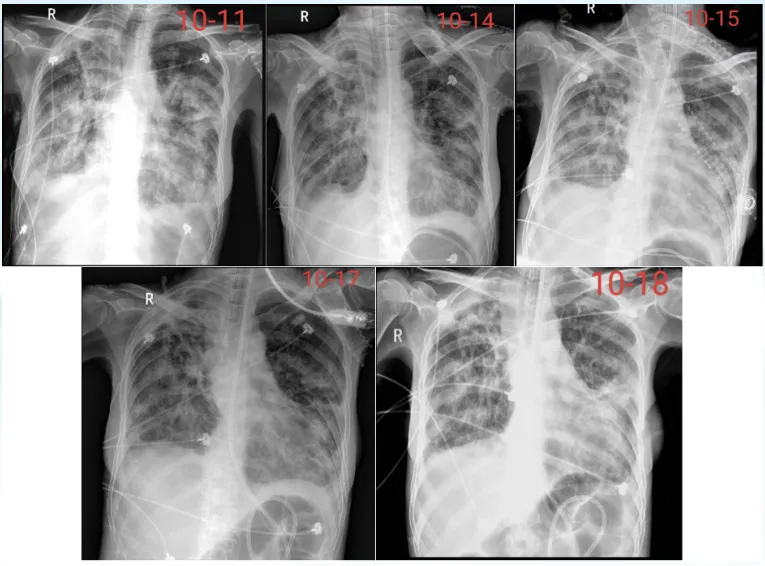
图9 患者病程中胸片变化
10月21日复查胸部+全腹部CT:右上肺支扩伴感染病灶较刚入院时明显增多,左上肺病灶较前吸收;下肺渗出性病灶,包括右中叶、左上舌段、右下叶基底段实变增多;腹腔有不全性肠梗阻表现。
10月24-26日痰培养和尿培养均提示多重耐药鲍曼不动杆菌。
10月24日加用多黏菌素E甲磺酸钠150 mg q12h雾化,黏菌素粉针50万单位q12h静滴抗感染,随访感染指标。
10月25日再次加用莫西沙星0.4 g qd加强抗NTM治疗。
10月28日脱机拔管, 复查胸片: 双肺渗出和实变影、双侧胸腔积液较前明显吸收(图10)。
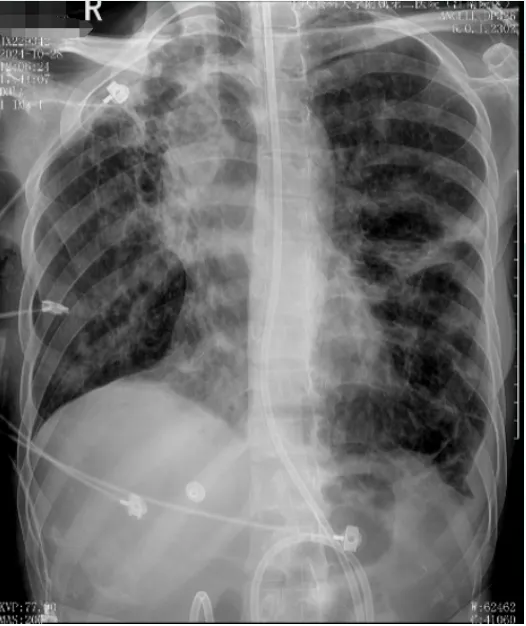
图10 复查床旁胸片(2024-10-28)
后续患者病情平稳,神志逐渐恢复,各项指标逐渐好转,症状缓解,于11月8日出院。
目前针对CRO感染,涌现出很多药物,例如:头孢地尔、美罗培南/法硼巴坦、亚胺培南-西司他丁/雷利巴坦、依拉环素、奥马环素、普拉佐米星、氨曲南/阿维巴坦、头孢吡肟/他尼硼巴坦、舒巴坦/杜洛巴坦、头孢洛扎/他唑巴坦、头孢吡肟/齐特巴坦,其中有些药物的研究结果已经发布,国内也有部分药物上市,有些药物的3期研究还在进行中。这些新型抗菌药物的出现为患者带来获益的同时,也可能会增加耐药风险,这也是临床医师需要关注的问题。
问题4:新型抗菌药物的出现对今后耐药菌抗感染治疗会带来哪些挑战?如何应对?
本例患者在治疗过程中,感染指标(NEU、PCT、CRP)波动都较大(图11),期间根据病原学结果积极调整抗感染方案,最终使各项指标恢复正常。患者入院时营养状况欠佳,在营养支持下,白蛋白和前白蛋白均明显升高(图12)。患者病情好转也与其全身营养状况的改善有密切关系。
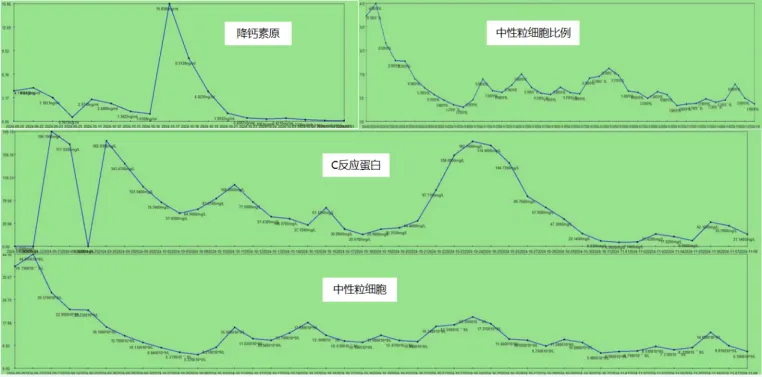
图11 患者病程中感染指标变化情况
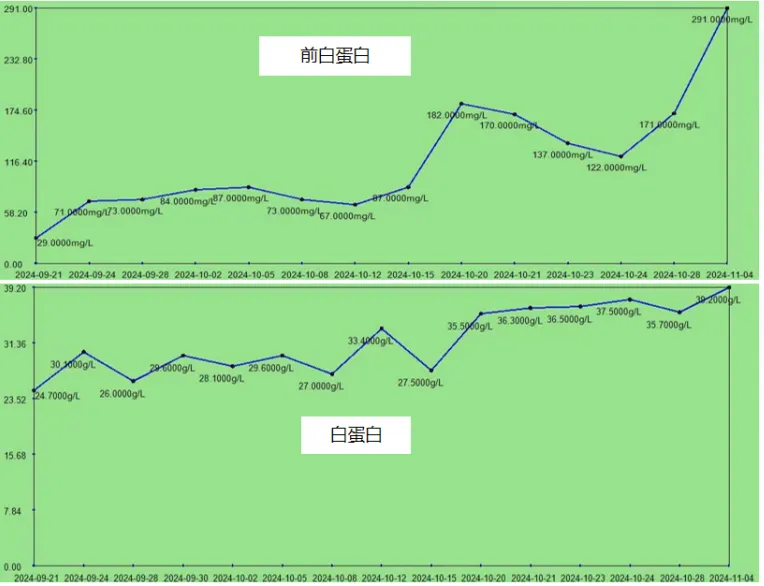
图12 患者病程中营养指标变化情况
临床诊疗过程中,早期明确病原学是感染控制的核心环节。该病例在入院初期即通过多维度检测手段(血培养、痰培养、呼吸道病原体核酸检测、支气管肺泡灌洗液mNGS)快速锁定致病微生物,为后续实施精准化抗感染治疗奠定了科学基础。患者基于支气管扩张症基础病,继发脓肿分枝杆菌感染,本次住院期间新检出肺炎链球菌、铜绿假单胞菌、白念珠菌、嗜麦芽窄食单胞菌及多重耐药鲍曼不动杆菌等多重病原体混合感染。值得注意的是,病程中反复交替的感染进程,叠加普通病房治疗阶段出入量监测的精细度不足,导致容量负荷失衡,诱发了急性心衰,同时存在的进行性营养耗竭等多重因素致使患者两次转入RICU。医疗团队迅速启动病原学导向的强化抗感染策略,并行阶梯式呼吸支持(气管插管机械通气过渡至无创通气)、精细化电解质管理、床旁支气管镜肺泡灌洗术、个体化营养支持方案及免疫调节治疗,通过多学科协作的精准干预使患者成功脱离生命危险。
根据伯杰系统细菌学手册(Bergy′s manual of systematic bacteriology)分类,该患者感染的脓肿分枝杆菌分类属于Ⅳ组—快速生长型分枝杆菌(rapidly growing mycobacteria,RGM),3~5 d内有肉眼可见的菌落,多数1周内即生长很旺盛。本组包括:脓肿分枝杆菌复合群(M. abscessus complex,MABC)、偶发分枝杆菌(M.f ortuitum)、龟分枝杆菌(M. chelonae)等。
NTM危险因素
NTM的危险因素包括宿主因素、药物因素和环境因素。
(1)宿主因素:有肺部基础疾病的人群易患NTM肺病,如肺结核、支扩、慢阻肺、尘肺、营养不良等均是NTM病的危险因素;免疫受损人群如HIV感染、艾滋病、肿瘤患者等。
(2)药物因素:免疫抑制剂(如ICS、TNF-α)、器官移植后使用的免疫抑制剂、肿瘤化疗药物等]、阿奇霉素、某些吸入性抗生素、质子泵抑制剂。
(3)环境因素:在土壤(酸性松林、海岸沼泽土)、室内游泳池、热水浴缸、室内加湿器和淋浴器的气溶胶以及农村、花园、盆栽土壤扬起的灰尘中均可能含有NTM。
NTM的影像学表现
NTM的影像学表现多种多样,且缺乏特异性,主要有两种类型:纤维空洞型和结节性支气管扩张型,但两者的表现可以相互重叠。
(1)胸部X线表现以片状炎性阴影、单发或多发薄壁空洞、纤维硬结灶、轨道征、蜂窝状阴影等多见。
(2)高分辨率CT(HRCT)可清楚显示NTM肺病的肺部、支气管、胸膜、淋巴结等病灶。NTM肺病的CT多表现为结节影、斑片及小斑片样实变影、空洞影、支气管扩张影、树芽征、磨玻璃影、线状及纤维条索影、肺气肿、肺体积缩小等,胸膜肥厚粘连、心包受累、纵隔淋巴结肿大少见,且通常多种病变形态混杂存在。支气管扩张可呈柱状及囊状,呈多发性、多灶性,以右肺中叶、左肺舌叶多见;小叶中心结节影与支气管扩张影混合存在是NTM病较为常见的典型影像学表现。
(3)肺外NTM病的影像学表现文献报道较少, 播散性NTM病可累及颈部、纵隔、腋窝及腹股沟等部位的淋巴结。播散性鸟-胞内分枝杆菌复合群(MAC)病累及脑部时可形成脑脓肿。播散性MAC病还可累及肝脏和脾脏, 腹部CT早期表现为肝脾肿大,腹腔淋巴结轻度肿大等。
NTM的治疗原则
由于大多数NTM对常用的抗分枝杆菌药物耐药,考虑其临床治疗效果多不确切以及治疗所需费用和药物不良反应,临床医生在决定是否治疗时应权衡利弊、综合判断。
常见NTM的治疗
(1)克拉霉素:新型大环内酯类药物中的克拉霉素和阿奇霉素是近20年来治疗NTM病尤其是MAC病最为重要的药物,尤其是MAC、戈登分枝杆菌、脓肿分枝杆菌等。
(2)阿奇霉素:阿奇霉素对MAC、堪萨斯分枝杆菌、戈登分枝杆菌、蟾分枝杆菌、脓肿分枝杆菌、龟分枝杆菌等具有较强的抗菌活性,但对偶发分枝杆菌的抗菌活性弱。其不易诱导大环内酯类erm基因的表达,因此,脓肿分枝杆菌对其不容易产生耐药。
(3)乙胺丁醇:乙胺丁醇是治疗NTM病的一种最常用且基本的药物,可阻碍结核分枝杆菌细胞壁的合成。
(4)阿米卡星:阿米卡星是治疗NTM病常用且有效的药物,可抑制分枝杆菌蛋白质合成,为杀菌药。阿米卡星对MAC具有较强的抗菌活性,MIC为2.4~6.2 μg/ml,大多数MAC菌株对血清中阿米卡星所达到的浓度敏感。
(5)喹诺酮类:环丙沙星,莫西沙星等。
(6)部分常规抗结核药物: 利福平, 异烟肼。
(7)利奈唑胺:利奈唑胺对快速生长NTM中的龟分枝杆菌具有较强的抗菌活性,对脓肿分枝杆菌和偶发分枝杆菌具有一定的抗菌活性。
(8)亚胺培南/西司他丁:亚胺培南/西司他丁对缓慢生长NTM的作用较弱,而对快速生长NTM如脓肿分枝杆菌、龟分枝杆菌和偶发分枝杆菌则具有较强的抗菌活性。
(9)复方磺胺甲噁唑:对缓慢生长分枝杆菌如MAC及堪萨斯分枝杆菌等的抗菌活性弱;对蟾分枝杆菌和戈登分枝杆菌有一定的抗菌作用。对快速生长NTM中的偶发分枝杆菌有较强的抗菌活性;绝大多数脓肿分枝杆菌和龟分枝杆菌对其耐药。
在RICU,感染控制与院感防控是医生始终坚守的重要职责。面对复杂多变的病情,合理使用抗生素、精准选择药物是临床工作的重中之重。滥用抗生素不仅可能导致细菌耐药性的增加,还可能引发一系列不良反应,给患者带来更大的健康风险。因此,医生们必须严格遵循用药原则,综合考量宿主病理状态、致病微生物特性及药物的药代动力学特点,制定个体化、精准化、动态化的治疗方案。此外,RICU医生还要密切关注患者的各项生命体征和实验室指标的变化,及时捕捉并准确掌握患者的病情变化,从而优化调整用药方案,确保治疗的有效性和安全性。同时,合理控制疗程也至关重要,这不仅能够最大限度地减少药物过度使用,更有助于切实减轻患者的经济负担。








作者介绍

李娜
重庆医科大学附属第二医院呼吸与危重症医学科,医学博士、主任医师、副教授、硕士研究生导师,英国剑桥大学访问学者,重庆市中青年医学高端人才,重庆市医学会结核病学分会青年委员会主任委员,重庆市中西医结合学会危重症呼吸学组副主任委员,重庆市生物信息学会呼吸病专委会副主任委员,重庆市防痨协会青年专业委员会副主任委员,中国中药协会呼吸病药物研究专委会委员,重庆肺癌防治联盟青年委员会委员;主持国家自然科学基金、重庆市自然科学基金、重庆市卫健委面上项目各1项,发表多篇SCI文章,最高影响因子为19.6分。
 后可发表评论
后可发表评论




友情链接
联系我们
 公众号
公众号
 客服微信
客服微信