登录方式
方式一:
PC端网页:www.rccrc.cn
输入账号密码登录,可将此网址收藏并保存密码方便下次登录
方式二:
手机端网页:www.rccrc.cn
输入账号密码登录,可将此网址添加至手机桌面并保存密码方便下次登录
方式三:
【重症肺言】微信公众号
输入账号密码登录
注:账号具有唯一性,即同一个账号不能在两个地方同时登录。

入院前2天(2023年6月26日)因发热(Tmax 38.9℃)、咳嗽、咳痰,伴头昏、乏力,无胸痛、咯血,无腹痛、腹泻,无尿频、尿急,无皮肤破损等。6月26日于我院门诊查胸部CT示:双肺感染较5月22日片明显加重,遂收入我院血液科。
胸部CT(6月28日): 双肺散在渗出进展为实性病变, 下肺为主; 腹部较前无明显变化。
社区获得性肺炎;Ⅰ型呼吸衰竭;骨髓增生异常综合征(MDS);慢性乙型病毒性肝炎;糖尿病;白细胞减少;中度贫血;血小板减少;肝功能异常;凝血功能异常;低蛋白血症;电解质紊乱(低钠血症、低氯血症);营养风险。

呼吸支持:面罩吸氧。
对因治疗:头孢哌酮舒巴坦3 g q8h抗感染+伏立康唑200 mg q12h抗真菌;恩替卡韦抗乙肝病毒;降糖药控制血糖。
对症治疗:雾化、解痉、平喘、化痰;升白、保肝、抑酸护胃等。
支持治疗:成分输血、免疫支持(丙种球蛋白、胸腺法新)、营养支持(人血白蛋白)等。
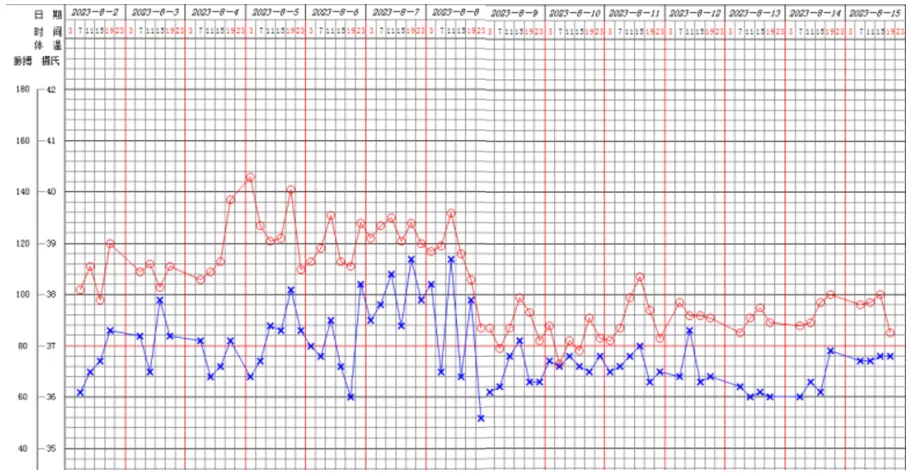
经过治疗,患者体温有所下降。7月1日再次出现发热,体温38.6℃(图1),咳嗽气短加重,伴血痰。

讨论一:该患者初始抗感染治疗是否恰当,需要如何调整?完善哪些检查?
罗梦林教授:
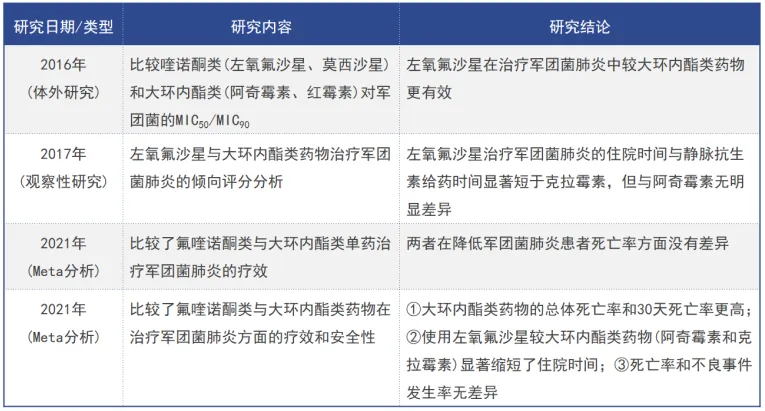
该患者CAP的诊断非常明确。现阶段氧合指数和淋巴细胞绝对值均提示其预后可能不如我们预期的乐观。患者免疫缺陷且接近粒缺的状态,糖尿病控制不佳,使用沙利度胺进行免疫调节。该病例是典型的免疫缺陷患者发生的CAP。首先,患者除了肺部病变,还有肝功能异常。所以除外乙型肝炎,是否还有其他影响肝功能的问题存在?其次,患者电解质紊乱,长期存在低钠血症。影像学提示有多肺叶、多肺段实变,且左下肺实变明显。根据《中国成人社区获得性肺炎诊断和治疗指南(2016年版)》,涉及多肺叶、多肺段的肺炎,相关检查应包括病毒。本例患者病原学检查目前缺少军团菌尿抗原检测和隐球菌荚膜抗原检测。在初始治疗方案中,使用酶抑制剂复合制剂+抗菌药物治疗也是血液科针对粒缺伴发热患者的常用方案。对于免疫抑制合并粒缺伴发热患者,我个人更倾向于首选酶抑制剂复合制剂+喹诺酮类抗菌治疗。
夏云教授:
患者免疫功能低下,有发热表现,但CRP、PCT升高,G试验正常,呼吸道六联检正常,未查见真菌和孢子菌丝,真菌感染可能性不大。遗憾的是没有痰涂片或痰培养结果。有必要完善军团菌尿抗原检测、隐球菌荚膜抗原检测以及GM试验。目前的经验性用药能够覆盖常见引起CAP的病原体。
刘双林教授:
患者前期在血液科进行过痰涂片和痰培养,结果为阴性。
余荷教授:
该患者是较为典型的CAP病例,病情较重。PaCO2很低,已接近呼吸性碱中毒,可能处于呼吸驱动很强的代偿状态,而且影像学也提示我们肺部病变较重。在初始治疗方面我们要考虑几方面问题:宿主,流行病学,患者临床特点,影像学表现。该患者宿主因素较多,例如接近粒缺状态、糖尿病、乙肝肝硬化等,具有真菌感染的高危因素。个人认为目前还是要从细菌感染方面寻找一些线索。从目前的辅助检查结果分析,病毒感染的可能性较小,针对CMV可以进行筛查。近年来有关军团菌肺炎和鹦鹉热肺炎报道也较多。因此也不能除外这些非典型病原体感染。患者胸部CT可见双下肺有密度较高的片状实变,也需警惕真菌感染的可能。现阶段的初始抗感染方案除了非典型病原体基本全覆盖。对于粒缺患者,即使不考虑真菌感染,但也要采取一定的预防性措施。下一步可以完善真菌和非典型病原体检查。
Doctor X:
该患者病史需要进一步完善:①左下肢坏疽性脓皮病出院时间多久?当时是否使用抗生素,有无使用广谱抗生素?②接触史:上次出院至本次入院的时间间隔是多久?③有无特殊接触史,尤其是禽类和鸟类等,以排查鹦鹉热衣原体、军团菌、支原体等非典型病原体。
刘双林教授:
上次出院到本次入院大约间隔1周。询问病史时,患者没有明确提供禽类等接触史得信息。上次因左下肢坏疽性脓皮病住院时使用了头孢类全身抗感染药物和局部抗感染药物。
Doctor X:
患者有以下问题需要考虑:首先,有无与上次左下肢坏疽性脓皮病有关的问题?其次,患者本身处于免疫抑制状态,且使用过免疫抑制药物,此次发病白细胞计数、中性粒细胞计数非常低,淋巴细胞绝对值想必也会较低。2018年一项关于CAP的全国多中心研究提到,免疫抑制人群混合感染的可能性非常大。本例患者胸部CT显示实变、磨玻璃影甚至团片影,抗菌谱可能要考虑得更广一些。患者有头晕、乏力等症状,肝功能和凝血功能异常,电解质紊乱,因此非典型病原体不能完全排除。用伏立康唑覆盖真菌(曲霉)确实是血液科比较常见的抗真菌方案,但对于呼吸科医生而言,我们首先会及早留取病原学标本并送检,然后再采取针对性治疗。因为真菌治疗的疗程长,不良反应比较多,因此我们用药需更加谨慎。该患者确实存在多种真菌感染高危因素,但其胸部CT并不典型。下一步还需要完善支气管镜检查以及GM试验,尽管此时已经使用了伏立康唑,GM试验可能会得出假阴性结果,但仍有一定的参考价值。
7月4日气管镜检查,镜下未见明显异常。BAFL及血送mNGS。7月5日BALF mNGS回报:嗜肺军团菌(序列数23135,相对丰度89.53%),霍氏肠杆菌(序列数13,相对丰度0.99%),嗜麦芽窄食单胞菌(序列数31,相对丰度0.33%),肺炎克雷伯菌(序列数4,相对丰度0.02%);血mNGS回报嗜肺军团菌(序列数12254,相对丰度94.43%)。结合上述检查结果,诊断方面考虑军团菌肺炎。
7月5日调整方案为莫西沙星+美罗培南,停用伏立康唑。随后患者体温明显下降(图2)。
军团菌是一种需氧、不产孢的革兰阴性菌。菌体大小为(0.3~0.9)μm×(1.5~5.0)μm,常呈两端钝圆长丝状或纺锤状,不形成荚膜和芽孢,大多有一端鞭毛和伞状菌毛。广泛分布于微暖潮湿的环境中,可于水生原生动物细胞内寄生,人类因吸入被污染的气溶胶而感染。目前已报道的军团菌约有65种,大多数人类感染是由嗜肺军团菌引起,长滩军团菌感染也有报道。军团菌沿呼吸道进入肺部,通过鞭毛、毛囊和外膜孔附着于肺泡巨噬细胞及上皮细胞液泡中,并不断增殖复制,导致军团菌肺炎。
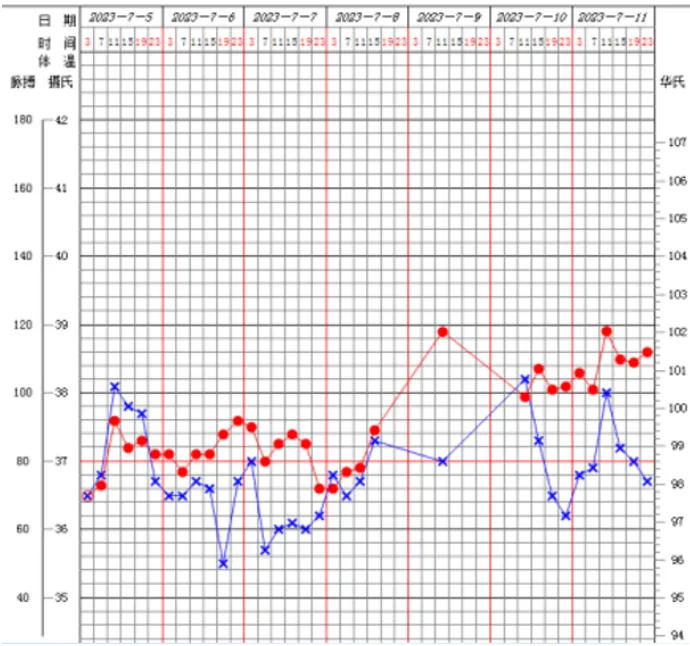
讨论二:该患者目前治疗效果欠佳,抗感染方案如何调整?抗真菌治疗是否需要加强?
Doctor X:
mNGS对细菌的检出敏感性较高。但本例患者BALF和血mNGS并未查出特别多的细菌序列,为何停用头孢哌酮舒巴坦,改用美罗培南?该病例还有一些问题需要我们思考,例如导致患者意识障碍和肢体活动度下降的原因是什么,是否存在脑膜炎方面的问题?是否需要进行腰穿?此外,在送检mNGS的同时应该同时送GM试验。
罗梦林教授:
NGS回报的军团菌序列特别高,相对丰度也接近90%,其他如霍氏肠杆菌、嗜麦芽窄食单胞菌、肺炎克雷伯菌也都有少量检出,当时考虑霍氏肠杆菌潜在可能产MPC酶的风险,所以当时与血液科医生沟通后将头孢哌酮舒巴坦升级为美罗培南,更多考虑可能是覆盖肠杆菌科细菌。
夏云教授:
有几个问题需要我们注意:①该患者检出的军团菌来源于哪里,这可能需要追溯一下,以避免院感的发生。②对mNGS结果的正确解读。在该病例mNGS结果中,主要的致病菌还是嗜肺军团菌。③在送检mNGS的同时是否应该同时送BALF或血培养,培养结果也会为后续的抗感染治疗提供一定的参考。如果有条件做GM试验,可作为mNGS结果的补充。
余荷教授:
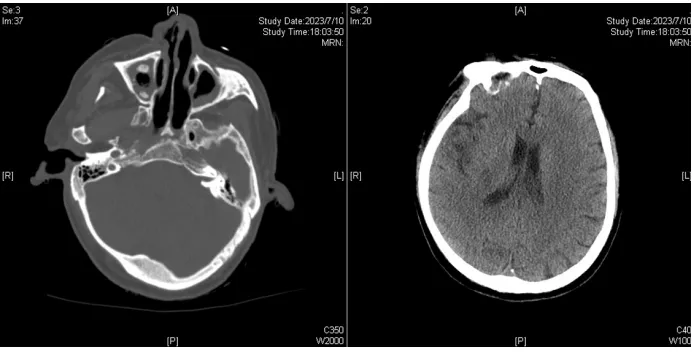
患者目前的似乎是一度好转然后又有加重。患者上午出现口齿不清、无肢体活动障碍等,下午就出现嗜睡,左侧肢体活动度下降。尽管当时的头颅CT排除了出血,还应在24小时内复查头颅CT。按照此时的发展速度,可能更像血栓栓塞。患者口齿不清,是否考虑误吸导致感染的加重?胸部CT表现为磨玻璃影加重,小叶间隔增厚,下肺有实变、不张、胸水等,需要回溯患者在7月5-10日期间的液体管理。患者体温再次升高,要考虑有无新发感染,还是之前感染控制不佳?需要关注患者咳嗽、咳痰、痰液性状变化等。再结合前期使用了碳青霉烯类和喹诺酮类药物,后续可能需要警惕有无出现耐碳青霉烯类的病原体。GM试验对于真菌诊断很有价值,但目前缺失这方面的结果。考虑患者宿主因素和头颅CT结果,个人认为加强抗真菌治疗的意义不大。
罗梦林教授:
该患者7月10日突发局灶性神经功能障碍,当时我们更关注其神经系统问题,所以第一时间做了头颅CT,未发现出血和梗死灶(CT对早期梗死的判断效能较低)。军团菌肺炎的神经系统表现主要以神志改变为主,患者没有局灶性神经功能障碍表现。免疫抑制患者出现侵袭性颅内感染常合并骨质破坏,但该患者无此类表现。因此颅内真菌感染的可能性不大。下一步需要完善骨髓穿刺检查。另外,体温升高可能是继发院感,也可能是之前军团菌感染未得到有效控制所致。
7月12日多学科诊疗(MDT),诊断:重症军团菌肺炎;Ⅰ型呼吸衰竭;MDS;真菌性鼻窦炎;颅内真菌感染?
经过讨论,再结合莫西沙星单药治疗效果欠佳,调整了军团菌肺炎及肺部感染的治疗方案:莫西沙星+阿奇霉素+美罗培南。此外,真菌性鼻窦炎及不能排除颅内真菌感染,为了预防毛霉感染,改为艾沙康唑抗真菌治疗。
患者病情逐渐加重,于2023年7月13日转入ICU治疗。
继续莫西沙星+阿奇霉素+美罗培南+艾沙康唑抗感染治疗。
无创呼吸机呼吸支持(CPAP 8 cmH2O,FiO2 45%)。
复查骨穿及骨髓活检。
继续升白、升血小板,并间断输注红细胞和血小板治疗。
骨髓活检免疫组化:考虑MDS继发MF(纤维组织异常增生,MF-2)。
患者未再发热。神智清楚、言语欠清楚,左侧肢体肌力进一步下降。呼吸衰竭相对稳定,氧合指数维持在200 mmHg以上。血象无明显恢复,持续粒缺、中度贫血、血小板减少(波动在2万~5万/mm3)。
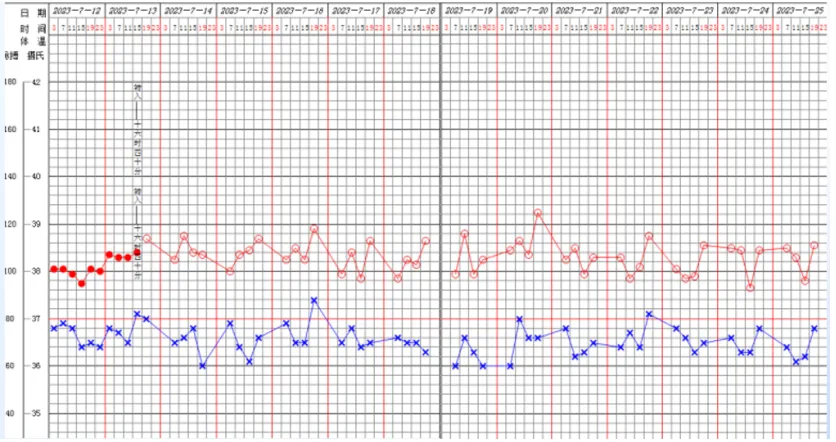
再次行气管镜检查:左右主支气管及双侧各叶段支气管黏稠分泌物附着,清理后各管腔通畅,黏膜充血肿胀。双侧灌洗后送检mNGS及曲霉菌抗原(阴性)。双侧胸腔置管引流,提示渗出性胸腔积液,留取送检mNGS。
BALF mNGS回报:嗜肺军团菌(序列数22354,相对丰度50.64%),嗜麦芽窄食单胞菌(序列数243,相对丰度0.19%)。胸水mNGS回报:嗜肺军团菌(序列数1,相对丰度<0.01%)。
讨论三:联合治疗军团菌效果仍欠佳,下一步如何调整?
Doctor X:
该患者在莫西沙星+阿奇霉素联合治疗情况下,感染仍没有得到很好的控制,并且容易增加心脏不良事件发生风险。为何没有考虑喹诺酮类或大环内酯类联合四环素类?多西环素对非典型病原体的耐药率非常低,而且不良反应相对较少。
刘双林教授:
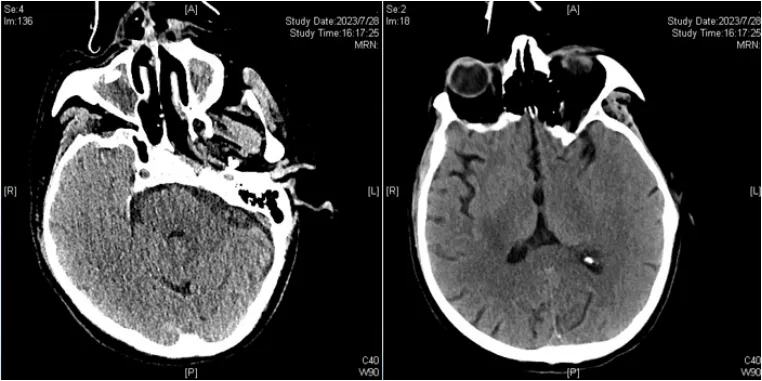
通过复查我们发现患者影像学明显进展,但症状相对比较稳定。尽管莫西沙星+阿奇霉素会增加不良心脏事件的发生风险,我们也在密切监测,患者病情比较稳定,因此在此次(7月28日)患者复查胸部CT之前我们对治疗方案并未做太多调整。我们也希望在复查CT时能有明显改善,但患者症状和影像学表现的确并不匹配,因此我们是在复查胸部CT之后才对治疗方案进行了调整。
Doctor X:
患者两肺呈弥漫性病变,尤其是腹侧有明显的弥漫性磨玻璃样变,并且伴有大量胸腔积液。个人认为此时的影像学已不单纯是感染问题,还需关注有无心衰或液体过负荷导致的间质性水肿。患者转入ICU后的液体出入量是什么情况?
刘双林教授:
患者转入ICU后我们也有相似的担忧,因为其肺部感染严重,同时还出现炎症状态,低蛋白血症,同时也会输注营养液、红细胞、血小板等,每天入量比较大。因此我们特别关注出入量的问题,也使用了利尿剂,基本维持液体平衡,没有出现高容量的情况。
Doctor X:
当患者氧合指数在200 mmHg时可以选择高流量氧疗。该患者转入ICU后,呼吸支持方式选择了无创通气CPAP模式,是出于何种考虑?
刘双林教授:
患者第二次复查胸部CT发现右下肺不张,我给予的无创通气条件并不高,目的是希望能够促进患者双下肺复张,当时在无创通气和高流量之间也做了一些权衡,最终没有选择高流量氧疗。
Doctor X:
鉴于现阶段患者的情况,我个人更倾向于停用莫西沙星或阿奇霉素,换用多西环素或再联合左氧氟沙星。针对头颅的病灶,需要请神经内科协助诊治。如果患者体温比较稳定,意识障碍和肢体功能障碍没有进一步加重,暂时可以不考虑腰穿。同时也可以维持液体平衡为负平衡。
夏云教授:
患者目前病情控制欠佳。理论上,军团菌对大环内酯类、利福平和喹诺酮类很少产生耐药,可以考虑四环素类单药治疗。
余荷教授:
从临床角度分析,患者之前的治疗方案还是有效的,症状能够维持在稳定水平。mNGS结果不是特别满意。可能是由于免疫低下患者中性粒细胞缺乏,导致其对军团菌等病原体的清除很慢。本次BALF mNGS除了检出嗜肺军团菌,还检出了嗜麦芽窄食单胞菌(是否为致病菌尚不确定),对于粒缺一直未见改善的患者,需要警惕嗜麦芽窄食单胞菌。如果调整治疗方案,可以将莫西沙星换为左氧氟沙星。如果患者脏器功能尚可,再联用一种四环素类药物,同时可考虑覆盖潜在可能的病毒、肺孢子菌等。另外,根据患者影像学,在液体管理方面还应多加注意,适当的负平衡可能更有利。患者基础有门脉高压和肝脏疾病,也需考虑有无肝肺综合征的问题。
徐智教授:
该患者当前阶段双肺不张、实变,有无必要进行俯卧位通气?
余荷教授:
如果患者氧合可以维持,呼吸驱动不强,能够耐受,可以先观察。如果肺部出现不张和实变,在能够耐受的情况下,俯卧位或许能使其获益。目前有关清醒俯卧位的指征、持续时间等尚未形成共识。俯卧位的时机可以早一些,通常情况下当氧合指数<150 mmHg时可以考虑俯卧位,但在实际工作中,氧合指数在200 mmHg时也可以考虑使用,能够降低后期急性加重的风险。如果患者能够耐受,每天俯卧位的时长在6~8小时是有益的。
罗梦林教授:
在这一阶段要总体分析患者的情况。①血液系统:骨穿结果显示患者为MDS伴骨髓纤维化,所以血象正处于或将长期处于粒缺状态的可能性非常大。骨穿结果对患者预后有很大的提示作用。②神经系统:复查头部CT发现低密度灶,是否为超急性期的脑梗死再到后面的软化灶,因此还需要同神经内科多沟通。③肺部感染:患者使用了两联的抗菌药物,mNGS仍然检出较高序列数的军团菌,虽然这并不一定代表治疗无效,但从治疗效果角度考虑,几点因素需要我们考虑。第一个因素是免疫因素。2020年Clinical Infectious Diseases(CID)杂志发表了有关军团菌在免疫抑制人群中出现难治性或坏死性肺炎的进展或脓胸进展的文章,其发生率约为千分之一。其中免疫抑制人群影像学进展而临床好转。另外,患者双上肺尤其是肺间的小叶间隔增厚,可能在液体管理方面存在一定问题。第二个因素是细菌因素。军团菌耐药的发生率非常低,也有替换方案,例如高剂量左氧氟沙星750 mg,也有RCT研究报道。另外,利福平和大环内酯类联用也是一种替代方案。四环素对长滩军团菌的敏感性有一定问题,所以不作为首选,但可以作为替代方案。第三个因素是药物因素。莫西沙星在我们院是集采药物。对于集采莫西沙星的效果,我们要打问号。多西环素在重症患者中的生物利用度可以下降35%以上,血药浓度不足。所以在重症领域,我们更多会选择四环素类药物的静脉制剂,而不是口服制剂。该患者可以联合四环素类药物,建议选择静脉使用的四环素类药物和高剂量的左氧氟沙星联合,可能对清除军团菌更有效。
刘双林教授:
对于该患者的治疗补充几点:①此次头部CT有梗死和缺血表现,患者转入ICU后血小板持续偏低(2万/mm3左右)。我们请专科会诊,结合当时患者的病情,并未采取抗血小板和抗凝治疗。②患者转入ICU时我们也曾考虑采取清醒俯卧位,但不能耐受,而且患者血小板很低,俯卧位时间过长,也可能会增加颅内出血的风险。所以,我们最终选择了无创通气+PEEP进行呼吸支持。
当前的联合治疗方案针对军团菌应该能够很好地覆盖,但肺部感染却未见明显改善,我们考虑:其一可能是药物的原因,其二可能是患者免疫低下的原因。
2023年《临床常用四环素类药物合理应用多学科专家共识》针对非典型病原体如支原体、衣原体和军团菌,四环素类药物抗菌活性强、敏感性高。四环素类药物可作为非典型病原体引起的CAP的一线治疗药物。多西环素、替加环素、依拉环素和奥马环素对军团菌均具有良好的体外抗菌活性;替加环素可作为重症军团菌肺炎患者二线或联合治疗的选择;甲苯磺酸奥马环素克服了传统四环素“外排泵”及“核糖体保护”两大耐药机制;依拉环素在上皮衬液(ELF)和肺泡巨细胞(AM)中的浓度较血浆浓度高,可用于肺部感染的治疗。

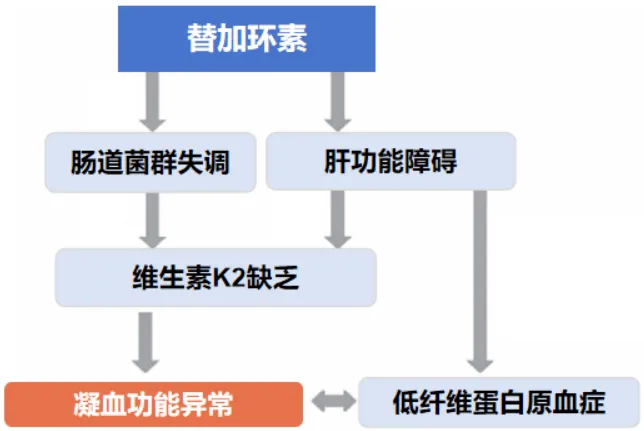
图6 替加环素导致凝血功能异常的可能机制
2023年中国CRO推荐治疗方案:以替加环素为基础的联合治疗和以多黏菌素为基础的联合治疗在治疗CRAB引起的肺部感染中同样可取;依拉环素对CRAB和CRE的体外抗菌活性是替加环素的2~8倍;与替加环素相比,依拉环素在肺组织中的浓度更高,不良事件发生率更低。因此,依拉环素比替加环素更有优势,但临床疗效需要进一步研究来证实。
患者有慢性乙型肝炎病史8年余。7月28日肝功能指标:ALT 73 IU/L(↑),AST 48.2 IU/L(↑),白蛋白33.1 g/L(↓),前白蛋白29 mg/L(↓),总胆红素16.9 μmol/L,直接胆红素6.5 μmol/L。有肝功能损害表现,同时考虑后期有极高风险出现ICU常见的鲍曼不动耐药菌感染,遂将抗感染方案调整为:左氧氟沙星(750 mg qd)+依拉环素(50 mg q12h)+头孢哌酮舒巴坦+艾沙康唑。
果不其然,7月31日、8月3日、8月4日,患者痰液多次培养出泛耐药鲍曼不动杆菌。8月3日将治疗方案调整为:左氧氟沙星(750 mg qd)+依拉环素(50 mg q12h), 多黏菌素B+艾沙康唑。
上述抗感染方案使用19天后,患者呼吸衰竭逐渐好转,予以脱机序贯经鼻高流量氧疗(FiO2 30%,流速30 L/min,氧饱和度维持在96%)。精神状态较前好转,神志清楚、口齿欠清晰,但左侧肢体肌力为0级。8月10日出现一过性右侧瞳孔散大。
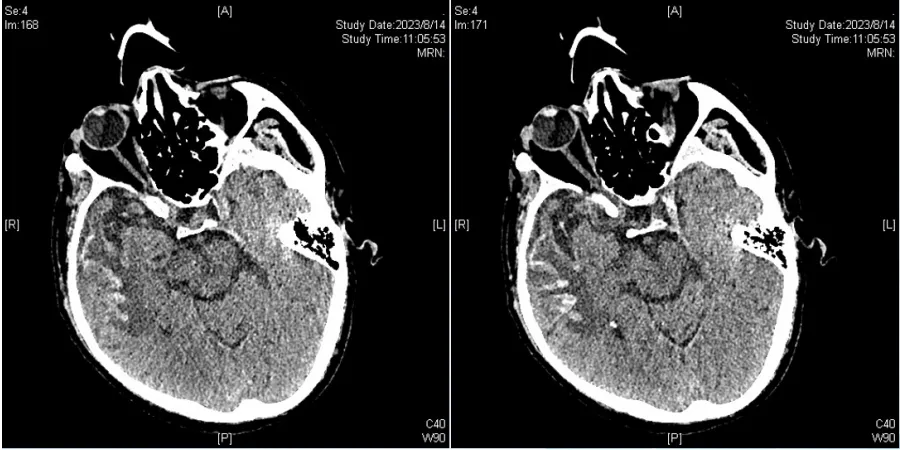
8月11日气管镜:左右主支气管及双侧各叶段支气管黏稠少许分泌物,黏膜充血肿胀。双侧灌洗后送检mNGS。痰培养结果为铜绿假单胞菌、按蚊伊丽莎白金菌(8月5日、8月14日)。药敏试验提示对大多数抗菌药物敏感。BALF mNGS回报:按蚊伊丽莎白金菌(序列数219750,覆盖度82.70%),铜绿假单胞菌(序列数11885,覆盖度9.66%),嗜肺军团菌(序列数8448,覆盖度19.58%),嗜麦芽窄食单胞菌(序列数2812,覆盖度1.36%),奥默柯达菌(序列数22209,覆盖度15.10%),单纯疱疹病毒1型(序列数44,覆盖度2.38%),巨细胞病毒(序列数10,覆盖度0.27%)。
考虑患者病情得到一定的改善,因此根据BALF mNGS结果调整抗感染方案:哌拉西林他唑巴坦+多西环素+复方磺胺甲噁唑片+米卡芬净+更昔洛韦。继续加强支持治疗和康复锻炼,拟择期转出ICU。
8月21日患者出现意识障碍加深,右侧瞳孔散大固定,对光反射迟钝。神经内科会诊后考虑:脑出血转化增多?因病情危重未行头颅CT检查,予脱水降颅压治疗。后出现寒战、高热,氧合恶化,复查胸片提示肺部感染急剧加重,考虑吸入性肺炎,并迅速进展为脓毒症休克、ARDS,予以补液纠正休克、气管插管有创机械通气等治疗。患者最终因多脏器功能衰竭死亡。
讨论四:如何预防此类突发病情变化的发生?NGS是否会被滥用?
Doctor X:
该患者的抗真菌治疗始终没有找到充足的用药依据。在CRAB治疗之后,铜绿假单胞菌又被筛选出来,同时还有很多机会致病菌也被检出。患者此时已处于免疫耗竭状态,所以才会有各种机会致病菌的出现。此时的抗感染方案虽然降阶梯了,但抗感染药物种类增加了。这也反映出虽然患者病情在好转,但究竟好转到何种程度,哪些药可以停用,仍没有十分的把握。区分致病菌对临床医生也是很大的考验。这可能也是mNGS给我们带来的一个新挑战——是否所有检出的病原体都要覆盖。患者当时的进食方式是什么?吞咽功能和咳嗽反射情况如何?
刘双林教授:
最初我们考虑空肠管喂养,但由于患者血小板低,还是采用了鼻胃管喂养,没有经口进食。在病情稳定期间和后续好转时,患者咳嗽反射尚可。
Doctor X:
患者病情的转折点可能在吸入性肺炎,前期已经有意识障碍以及脑梗死伴出血的情况。在预防方面可以加强。对于有高危因素患者,可以尝试幽门后喂养。
夏云教授:
在mNGS回报的结果中出现了序列数非常高的按蚊伊丽莎白菌。此菌一旦入血,致死率较高。按蚊伊丽莎白菌一般都会产超广谱β-内酰胺酶(ESBL)和金属酶,金属酶对碳青霉烯类耐药,因此可能被筛选出来。该菌既往称为脑膜脓毒金黄杆菌,常规方法鉴定不出,升级的梅里埃质谱和布鲁克质谱可以鉴定,mNGS也可鉴定。该菌对多黏菌素天然耐药,对复方磺胺类的敏感性报道不一致。既往曾经报道万古霉素可以治疗,但目前没有相关推荐。所以针对该菌的经验性用药不仅不能控制病情,反而可能导致该菌的传播。按蚊伊丽莎白菌是医院感染的常见病原体,耐药性强,引起的后果也非常严重,应该引起我们的重视,最好能够提供药敏结果,以便进行针对性治疗。
余荷教授:
患者从意识障碍加深到出现寒战、高热仅仅几个小时,留给临床医生处理的时间其实比较短。通常在患者意识障碍加深时,我们就要考虑建立人工气道,但该患者从人工气道的建立到吸入性肺炎的发生,进展迅速,这可能与宿主因素有很大的关系。在针对军团菌治疗时联用了四环素。鉴于替加环素的不良反应,依拉环素作为一种新药,在使用方面有哪些经验?
罗梦林教授:
患者在ICU的情况进入了“死亡三角”循环,即肺炎、MDS、脑卒中,这三种疾病互为因果。肺炎加重骨髓抑制,使患者持续处于粒缺状态;MDS可以导致肺炎控制不佳,还可以导致脑卒中出血转化;脑卒中可以导致意识障碍、肺炎反复。打通这个循环中的任何一个环节,患者或许就能得到救治。第一,从肺炎角度分析:实际上,在ICU救治团队的努力下,患者肺部感染情况得到控制并好转,然而后续诱导出按蚊伊丽莎白菌和铜绿假单胞菌。按蚊伊丽莎白菌对多黏菌素和依拉环素耐药,尤其对依拉环素的敏感度是零,但对多西环素的敏感度为80%~90%。此外,mNGS检出的奥默柯达菌是季也蒙念珠菌的有性体/变异体。在这种情况下,建议停用磺胺类,可用哌拉西林他唑巴坦+多西环素,因为这两种药的敏感性较高。患者在最后阶段有意识障碍和细菌肺炎,其实在细菌肺炎之前还有一次鲍曼不动杆菌阳性,也就是在我们使用哌拉西林他唑巴坦+多西环素治疗情况下,鲍曼不动杆菌再次出现。所以该患者是多种病原体导致的肺炎反复,尤其是多种耐药菌。我们能看到似乎在肺炎治疗中看到了曙光,但该患者最终还是死于脓毒症休克和ARDS。第二,从MDS角度分析,即使肺炎得到控制转回血液科继续治疗,可能也只是延长一段存活时间。患者骨髓纤维化、造血功能难以恢复,长期粒缺,其预后必然不佳。需要进行多学科讨论,例如,如何选择去甲基化药物(阿扎胞苷、地西他滨)的治疗时机。在血液科也有很多难治性感染患者在做挽救性骨髓移植,部分患者得到了救治。在该患者出现神经系统病变之前,有没有机会进行挽救性骨髓移植,这方面可以与血液科医生进行沟通。第三,从神经系统疾病角度分析,患者急性脑卒中如何发生?患者有糖尿病病史,血糖前控制得如何?脑卒中急性期,由于血小板低的原因,没有进行抗栓治疗。尽管循证医学证据不足,但神经保护剂有没有机会使用?颅内压的管理和其他高危因素的管理,例如血糖、血脂、血压的管理,对于血小板极低的患者,如何防治出血等。在有耐药菌的情况下,尤其是鲍曼不动杆菌,替加环素不耐受,我们医院可以通过审批流程临采依拉环素。









作者介绍

陆军军医大学第二附属医院呼吸与危重症医学中心
重症医学科主任助理,主任医师
中华医学会呼吸病学分会胸膜与纵隔疾病学组(筹)委员
中国老年医学学会呼吸病学分会呼吸治疗与肺康复学术工作委员会委员
呼吸病学分会青年委员会委员
中国老年学和老年医学学会老年呼吸与危重症医学分会常委
重庆健康促进与教育学会复苏与生命支持专委会主任委员
重庆市生理科学会危重病医学专委会第四届委员会副主任委员
重庆市医师协会重症医学医师分会第二届委员会常委
 后可发表评论
后可发表评论




友情链接
联系我们
 公众号
公众号
 客服微信
客服微信