登录方式
方式一:
PC端网页:www.rccrc.cn
输入账号密码登录,可将此网址收藏并保存密码方便下次登录
方式二:
手机端网页:www.rccrc.cn
输入账号密码登录,可将此网址添加至手机桌面并保存密码方便下次登录
方式三:
【重症肺言】微信公众号
输入账号密码登录
注:账号具有唯一性,即同一个账号不能在两个地方同时登录。
作者:吴晓东
单位:同济大学附属东方医院呼吸与危重症医学科
一、病史介绍
2023年12月28日出现高热伴呼吸困难,血氧饱和度下降,体温峰值39.4℃,完善血检、甲乙流及新冠检测,并予高流量氧疗,玛巴洛沙韦经验性抗病毒,低分子肝素抗凝等治疗。后动脉血气分析提示Ⅰ型呼吸衰竭,D-二聚体17.2 mg/L,立即完善肺动脉CTA检查:肺动脉主干及主要分支内未见明显充盈缺损;纵隔内不规则团块影,考虑肿瘤复发可能性大,食管受累可能,对比前片(2023年12月10日)病灶范围缩小;两肺结节灶,对比前片,部分为新发,建议复查主动脉管壁钙化;左侧胸腔积液,右侧胸膜局部增厚粘连;附见肝硬化表现。心脏超声:左室舒张功能减退。心电图:窦性心动过速。予亚胺培南西司他丁钠0.5 g q8h+利奈唑胺葡萄糖0.6 g q12h抗感染,输注血小板,继续高流量氧疗支持、低分子肝素抗凝等治疗,患者仍反复发热,胸闷气喘症状进行性加重,为进一步诊治,转入我院RICU。
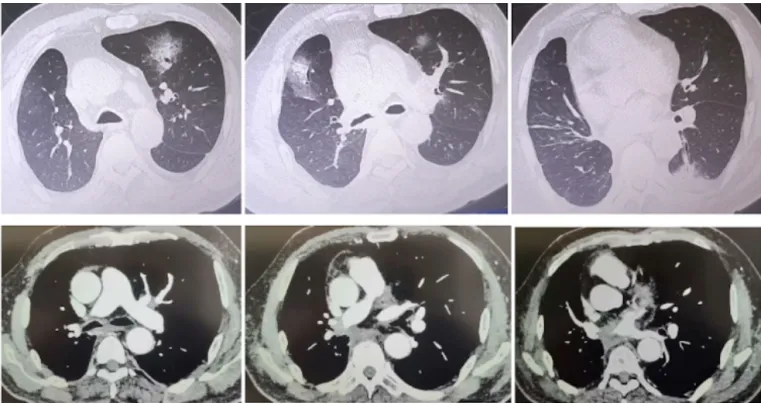
图1 患者外院肺动脉CTA(2023-12-28)
①重症肺炎,急性呼吸衰竭,脓毒症;感染性疾病 or 非感染性疾病:病毒?非典型病原体?院内菌?真菌?②免疫检查点抑制剂(ICI)相关肺炎?③右下肺鳞癌切除术后复发,化免治疗后;④化疗后骨髓抑制,粒缺(已纠正)、贫血、血小板减低;⑤心功能不全;⑥房颤伴快速心室率;⑦肝功能不全。
二、诊疗经过
根据上述检测结果,考虑嗜肺军团菌为责任菌,烟曲霉为可疑责任菌,遂停用美罗培南,继续奈诺沙星、卡泊芬净抗感染,甲泼尼松龙抗炎;后停用卡泊芬净,序贯伏立康唑口服。
调整治疗后,患者炎症指标CRP、PCT、IL-6逐渐下降并稳定。2024年1月3日复查胸部CT可见两肺渗出病变较12月28日明显进展(图2)。2024年1月8日再次复查胸部CT可见渗出病变已明显吸收(图3)。
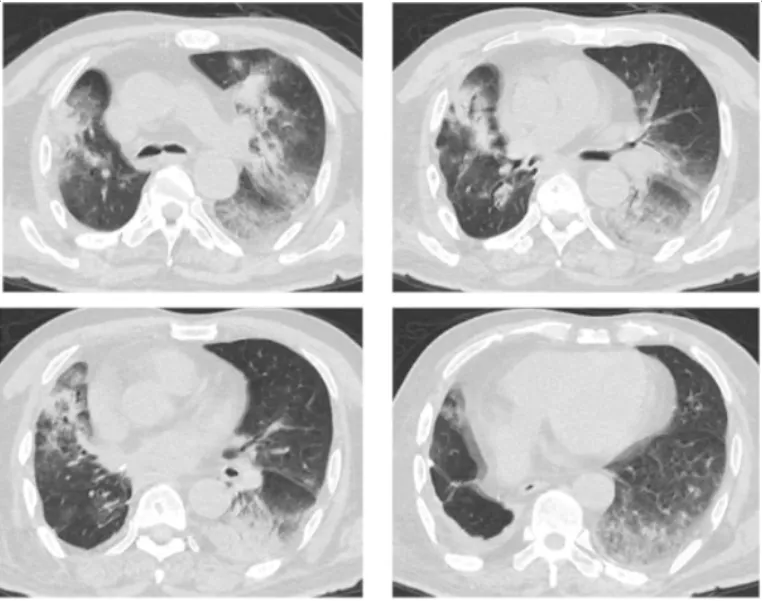
三、病例小结
尽管该病例的诊治过程相对简单,但其是我们在临床工作中越来越多遇到的一类典型病例。随着免疫治疗时代的到来,化疗联合免疫治疗已逐步成为抗肿瘤治疗的新模式。在这种治疗模式下,很多患者可能存在免疫失衡的基础状态。本例患者既有肿瘤的活动,又有化疗后的骨髓抑制、粒缺病史,还有接受免疫治疗后可能伴有的免疫亢进问题。当患者突然起病,炎症指标明显升高,伴有急性呼吸道症状,我们既要考虑感染问题,又不能忽略非感染性因素。在感染性疾病中,要根据患者的免疫状态以及当下的流行病学特点,分析可能的病原菌。在非感染性疾病中,要考虑是否有ICI相关肺炎的可能,以及有无肿瘤活动造成的肺栓塞情况。
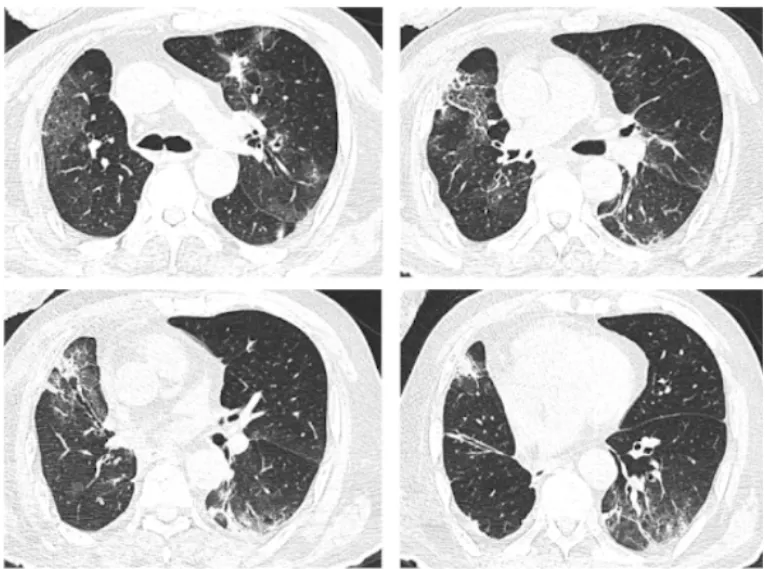
对于本例患者,我们在第一时间通过侵入性手段精准获取了感染部位的下呼吸道标本。通过快速病原学检测锁定了致病菌,明确了军团菌肺炎的诊断,并采取了精准抗感染治疗措施,最终该患者成功救治(图4)。
四、讨论
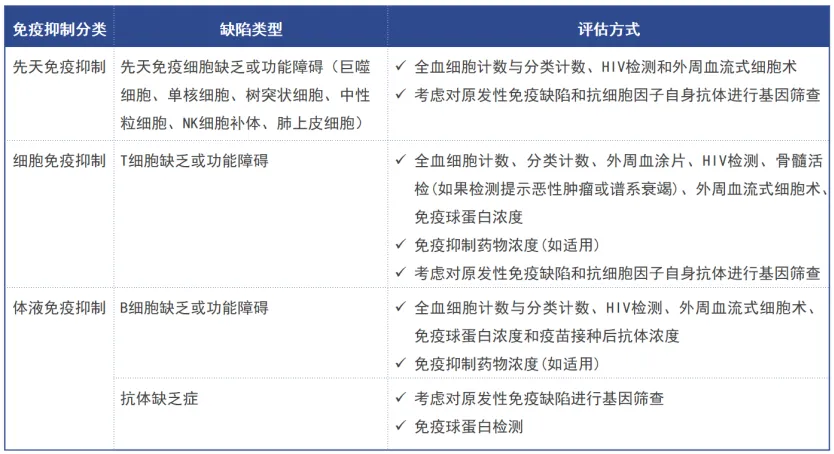
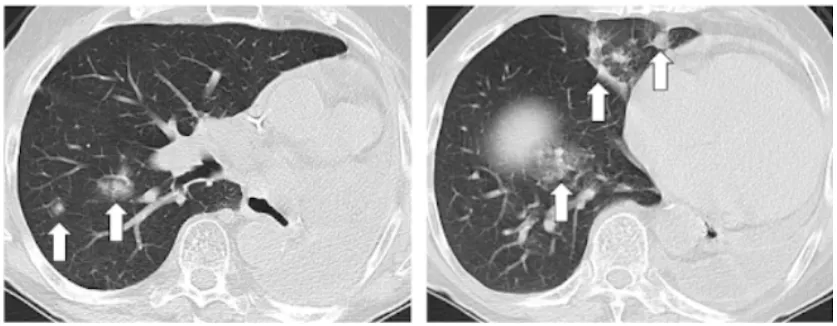
图5 ICI相关肺炎的影像学表现:结节状渗出灶
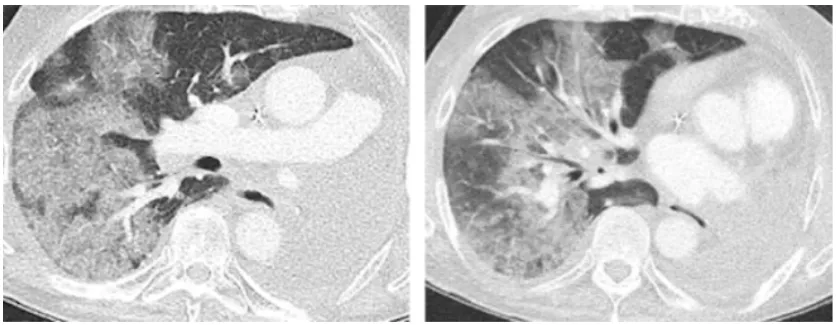
图6 ICI相关肺炎影像学表现:磨玻璃渗出、网格样改变
五、小结
随着“化疗+免疫”抗肿瘤治疗新模式的普及,临床上免疫失衡人群的比例也越来越多,加之肿瘤患者慢病化的趋势下,这类患者病程呈现出更加复杂、曲折的特点。在免疫抑制状态下,这类患者罹患机会性感染的风险增加,感染的微生物与受抑制的免疫类型密切相关。在免疫失衡状况下,患者出现新的病情变化,我们既要考虑感染性问题,也要考虑ICI相关脏器损伤的可能性。当临床鉴别困难时,我们应积极通过侵入性手段获取下呼吸道标本,借助病原学治疗检测、组织病理学评估等提供的信息,将有助于进行鉴别诊断和临床判断。此外,我们应重视院内军团菌肺炎,这类患者往往基础状况复杂、临床诊断延迟,病情演变快,预后较差。尤其在军团菌肺炎高发季节,不要忽略嗜肺军团菌感染的可能,避免漏诊。病原学检测和诊断对于此类患者的救治极为关键。
参考文献(向下滑动查看全部文献)
[1] Azoulay E, Russell L, Van de Louw A, et al. Diagnosis of severe respiratory infections in immunocompromised patients[J]. Intensive Care Med, 2020, 46(2):298-314.
[2] Ramirez JA, Chandler TR, Furmanek SP, et al. Community-Acquired Pneumonia in the Immunocompromised Host: Epidemiology and Outcomes[J]. Open Forum Infect Dis, 2023, 10(11):ofad565.
[3] Morelli T, Fujita K, Redelman-Sidi G, et al. Infections due to dysregulated immunity: an emerging complication of cancer immunotherapy[J]. Thorax, 2022, 77(3):304-311.
[4] Cadranel J, Canellas A, Matton L, et al. Pulmonary complications of immune checkpoint inhibitors in patients with nonsmall cell lung cancer[J]. Eur Respir Rev, 2019, 28(153):190058.
[5] Dagan A, Epstein D, Mahagneh A, et al. Community-acquired versus nosocomial Legionella pneumonia: factors associated with Legionella-related mortality[J]. Eur J Clin Microbiol Infect Dis, 2021, 40(7):1419-1426.
[6] Beauté J, Plachouras D, Sandin S, et al. Healthcare-Associated Legionnaires' Disease, Europe, 2008-2017[J]. Emerg Infect Dis, 2020, 26(10):2309-2318.
作者简介
同济大学附属东方医院呼吸与危重症医学科
博士,副主任医师,硕士研究生导师
中国气道管理联盟及气道管理专业委员会副主委
上海市医学会呼吸病学专科分会呼吸重症学组成员
上海市医学会结核病学专科分会青年委员
主要从事重症下呼吸道感染与宿主免疫调控、介入呼吸病的临床及基础研究
在Chest、BMC Medcine 等期刊发表SCI论文10余篇,获得实用新型专利2项,参与译著《介入呼吸病学理论与实践》等
主持国自然青年项目课题1项、上海市卫健委课题1项
 后可发表评论
后可发表评论




友情链接
联系我们
 公众号
公众号
 客服微信
客服微信