单位:四川大学华西医院呼吸与危重症医学科
一、病情介绍
患者女性,32岁,超市销售人员。主诉:腹胀、呼吸困难2个月,意识障碍5天。2021年5月1日入院。
入院前2月,患者无明显诱因出现腹胀、腹围增加,伴活动后呼吸困难、乏力,夜间端坐呼吸,伴食欲下降,无发热、畏寒,无咳嗽、咳痰、咯血、恶心、呕吐、便血、呕血、阴道出血等不适。
就诊于当地医院,完善相关检查后提示“腹腔积液”,为求诊治至我院门诊行全腹部增强CT,结果示:双侧附件区混杂密度团块影,内见多发囊泡影,多囊卵巢?其他?腹腔大量积液。
入院前5天(2021年4月26日),患者就诊于当地某三甲医院妇科,于全麻下行腹腔探查术,术中见:腹壁菲薄,腹腔内见淡黄清亮液体,子宫大小正常,形态规则,表面光滑,双侧卵巢、输卵管外观未见明显异常,腹壁表面光滑,胃、肠、大网膜表面未见明显异常。术中抽吸盆腹腔积液约1600 ml,全面探查盆腹腔无明显阳性发现。
术后患者拔管后出现意识障碍,表现为嗜睡、胡言乱语,伴呼吸困难,血气提示:pH 7.04,PaO2 44 mmHg,PaCO2 145 mmHg,行气管插管转入当地医院重症监护室,予有创呼吸机辅助呼吸及对症支持等治疗,患者病情无明显改善。
入院前3天(2021年4月28日)转至我院急诊科,继续有创呼吸机辅助呼吸、抗感染、维持电解质平衡等治疗,患者意识恢复,拔除气管插管,予无创呼吸机辅助呼吸,患者仍感呼吸困难。为求进一步诊治收入我院消化内科。
患者自患病以来,精神食欲睡眠差,大小便正常,体重增加约2 kg。
2年前开始出现头痛,以颞顶部为主,胀痛,夜间明显,时轻时重,影响睡眠,自诉外院经颅多普勒正常,脑电图轻度异常,诊断“焦虑状态”,给予“度洛西汀肠溶胶囊,1粒/晚”,间断口服“复方扶芳藤合剂、都梁软胶囊”等药物1年,患者症状无明显改善,故自行停药。否认高血压、糖尿病等慢性病病史,否认肝炎及其他传染病病史,否认药物过敏史及外伤史。
长期居住四川广元,无疫区居留史,无毒物接触史,无吸烟、饮酒史。于2013年开始间断接触建筑工地钢筋铁粉3年,制作电子产品焊接烟雾1年。
21岁结婚,配偶体健;育有2女,G4P2,均为顺产(末次生育时间为2013年),人流2次,女儿体健。
平素月经周期不规律,初潮15岁,经期5~7天,末次月经2021年4月15日,无痛经。
父亲因“肺结核”30岁去世,母亲患“类风湿关节炎”(具体不详);否认家族中特殊疾病病史。
T 36.5℃,RR 18次/分,BP 105/65 mmHg,HR 76次/分。身高155 cm,体重30 kg,BMI 12.5 kg/m2。神志清醒,精神差,慢性病容,消瘦,营养不良,全身皮肤未见皮疹,无皮下出血,全身浅表淋巴结未扪及肿大。胸廓未见异常,双肺叩诊呈清音。双肺呼吸音粗,闻及散在湿啰音。心界正常,心律齐,各瓣膜区未闻及杂音。右下腹可见一腹腔引流管,全腹软,无压痛及反跳痛,腹部未触及包块。肝、脾脏肋下未触及。四肢无水肿。
宫腔镜:宫颈管粘连,子宫内膜活检呈增生性改变。胃镜提示慢性非萎缩性胃炎,肠镜未见明显异常。
腹水检查提示漏出液:总蛋白21 g/L,白蛋白10.8 g/L,ADA 1 U/L,LDH 64 U/L。涂片抗酸染色阴性。脱落细胞学未查见恶性细胞。
急诊心脏超声【2021-4-30】:右心稍大,肺动脉压明显升高,Vmax 4.1 m/s,PG 66 mmHg;据此估测肺动脉收缩压为74 mmHg;三尖瓣少-中量反流。心包腔微量积液。
二、消化科诊疗过程
入消化科后予患者无创呼吸机辅助呼吸,模式ST,IPAP 15 cmH2O,EPAP 4 cmH2O,吸氧浓度25%。并予头孢曲松抗感染、补液、营养支持治疗。经过上述治疗后,患者炎性指标等逐渐降至正常。
经过近1周的无创通气治疗,患者PaCO2下降至60 mmHg,5月10日停用无创通气,尝试予文丘里面罩吸氧,血气分析显示pH为7.299,PaCO2迅速恶化(111.5 mmHg)。考虑患者腹胀明显缓解,腹水较前明显减少,此时主要问题为高碳酸血症,故转入MICU。
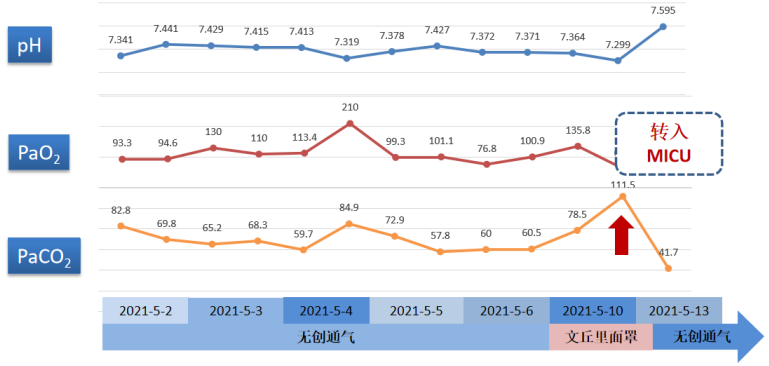
图1 患者入院后血气分析
三、MICU诊疗过程
Ⅱ型呼吸衰竭,高碳酸血症;肺源性心脏病,重度肺动脉高压;肺性脑病;双肺肺炎;腹腔积液原因:营养不良、低蛋白血症;电解质紊乱(低钙、低镁、低磷);焦虑状态。
入睡10 min后即可出现外周血氧饱和度下降(最低至70%),伴有呼吸暂停、憋醒,醒后诉头疼。清醒后头疼可缓解、血氧饱和度无需吸氧可恢复正常。清醒后立即复查血气示PaCO2较睡前升高>15 mmHg。明显消瘦,身高155 cm,体重28 kg,BMI 12 kg/m2。困难气道Mallampati分级Ⅲ~Ⅳ级,四肢肌力4级,腱反射减弱。
5年前,患者开始出现上腹部胀满不适,伴间断腹泻,上述症状影响进食和日常生活,近5年体重减轻10+kg。2年前出现打鼾,伴夜间憋醒现象。1年前出现双下肢肌力下降,主要表现为爬坡时下肢无力。
结合患者上述情况,主要诊疗思路围绕高碳酸血症展开。导致高碳酸血症的常见病因包括:①气道阻塞性病变:慢阻肺、哮喘、支气管扩张、阻塞性睡眠呼吸暂停等;②肺组织病变;③肺血管疾病;④胸廓与胸膜病变;⑤中枢-神经肌肉疾病:中枢呼吸控制异常、上呼吸道功能障碍,进而引发阻塞性呼吸暂停,加重高碳酸血症;⑥心脏疾病。针对这些原因进一步完善相关检查。
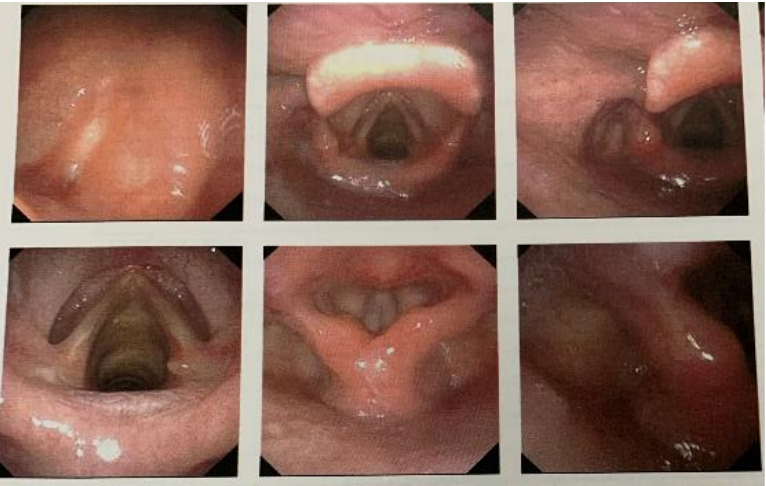
鼻咽喉镜:右侧声带肉芽肿;鼻咽部左右侧壁对称,双侧咽隐窝清晰、黏膜光滑;舌根黏膜光滑,双侧梨状隐窝对称;会厌舌面、喉面光滑,双侧杓区黏膜光滑(图2)。
肺功能(坐位):肺功能检查提示: 极重度混合性通气功能障碍, 大小气道气流中度受限(表1)。
表1 患者肺功能检查情况
结合患者CTPA检查结果,患者肺实质、肺间质、肺血管、胸廓病变等无法解释高碳酸血症及如此严重的限制性通气功能障碍。而头颅增强MRI【2021-05-19】也未发现颅内异常。故考虑是否为肌肉疾病。
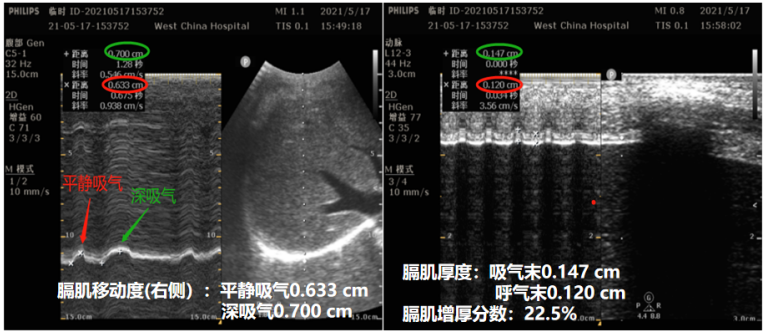
作为最重要的吸气肌,进一步评估膈肌功能,呼吸末膈肌厚度2~3.5 mm,增厚分数28%,运动范围平静呼吸1.5~2 cm, 深呼吸6~7 cm(图3)。膈肌超声提示: 膈肌萎缩,膈肌功能明显障碍。
肌电图显示双侧三角肌、双下肢检肌呈肌源性损害;上下肢所检神经传导未见异常。
肌炎抗体谱:肌炎相关抗体均阴性。
大腿增强MRI:双侧大腿根部、臀肌、盆底肌肉脂肪浸润。
肌活检【2021-06-22】右侧股四头肌, 骨骼肌呈慢性肌源性肌病改变, 不能除外肌营养不良。
WES+线粒体DNA测序+染色体芯片:未检出线粒体DNA上明确致病性变异;未检出临床意义的基因拷贝数缺失、重复和大片段纯合子。表2所示变异为TTN错义突变(预计使所编码蛋白的第29164位氨基酸由脯氨酸变成亮氨酸, 文献报道遗传性肌病伴早期呼吸衰竭患者中检测到TTN杂合或纯合变异, 生物信息学软件预测其致病可能性大)。
此时基本可以明确患者高碳酸血症与肌营养不良有关。
表2 基因测序结果
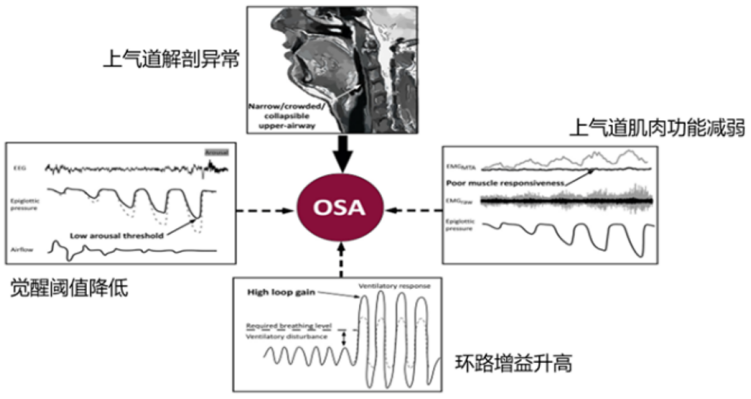
该患者夜间高碳酸血症比白天严重,根据PALM模型(图4),阻塞性睡眠呼吸暂停的发病机制之一为上气道肌肉功能减弱,因此我们推测该患者肌营养不良可能导致上气道肌群功能减弱, 从而引发阻塞性睡眠呼吸暂停, 加重夜间高碳酸血症。
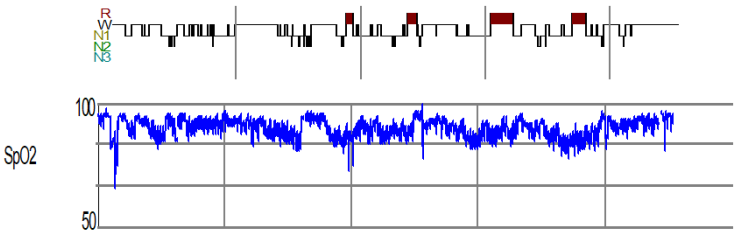
为验证此假设,我们完善了整夜睡眠呼吸监测(图5),总睡眠时间为4.7 h;N1 77%,N2 5.3%,N3 0%,REM 17.8%。16.7%的时间处于仰卧位;呼吸暂停与低通气指数(AHI)55.3次/小时,其中阻塞性呼吸暂停64次,低通气198次,相关氧减指数59.1次,最低和平均SpO2分别为66%和88%;微觉醒指数50.8次/小时(图5)。根据此结果,患者存在重度阻塞性睡眠呼吸暂停。
对于阻塞性睡眠呼吸暂停合并高碳酸血症的患者,推荐使用双水平气道正压通气(BiPAP)进行治疗,因此我们进行了BiPAP压力滴定(图6)。氧疗4 L/min,EPAP 6 cmH2O,IPAP 12 cmH2O时,基本消除上气道陷闭,但存在矛盾呼吸,出现大量中枢性事件,TCPCO2高达91 mmHg(睡前76 mmHg)。继续加大IPAP至14 cmH2O,改S模式为S/T模式,f 14次/min,患者自主呼吸基本消失,矛盾呼吸消失,基本无中枢性睡眠呼吸暂停,TCPCO2下降至睡前水平。
根据该滴定结果,患者自购BiPAP S/T型号无创呼吸机,戴呼吸机时左侧卧位,带机后无明显不适,转至普通病房。
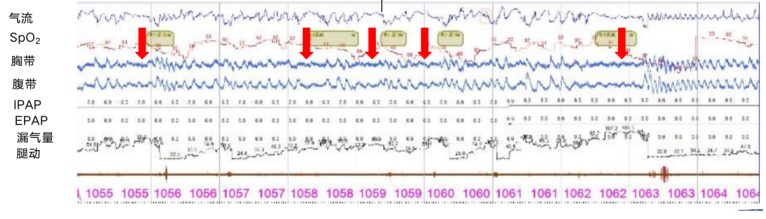
图6 BiPAP压力滴定
四、康复训练
转入普通病房后,康复团队对患者进行了评估:①安全性:对于遗传性神经肌肉疾病,运动是否会加重肌肉损伤?②患者高碳酸血症:呼吸肌训练是否会引起呼吸肌疲劳?③患者耐受性差:抗阻训练是否会引起疲劳?④患者重度肺动脉高压是否安全?
经过评估发现,适当的训练和身体活动是安全的,有利于改善预后,因此建议该患者进行适当的康复训练。
经过一段时间的康复训练,患者腹胀、呼吸困难较前明显好转;体重34 kg,BMI 14 kg/m2;双上肢肌力5级,双下肢肌力4级。心脏彩超【2021-06-08】示三尖瓣微量反流,估测肺动脉收缩压明显下降,约为35 mmHg;心脏结构及血流未见明显异常,双室收缩功能测值正常。给予出院。
TTN相关肌病?Ⅱ型呼吸衰竭,高碳酸血症;复杂性睡眠呼吸暂停综合征;肺源性心脏病,重度肺动脉高压;肺性脑病;双肺肺炎;腹腔积液原因:营养不良,低蛋白血症;电解质紊乱(低钙、低镁、低磷);焦虑状态。
五、居家康复
保留患者呼吸肌/四肢肌力;改善患者心理问题;改善睡眠障碍;保留患者的功能能力和生活质量;重返超市售货员工作岗位。
居家训练的可行性;训练的依从性如何保证;训练的安全性是否能保证;门诊/社区康复受到影响的情况下居家远程康复计划。
呼吸训练器每周上传呼吸训练记录监督训练完成情况;据训练记录对训练处方进行动态的调整;定期复查血气,远程指导家庭无创呼吸机参数调整;通过微信视频进行运动训练监督;通过微信进行问题解答。
康复团队为患者制定了出院后康复方案(表3),患者遵照此方案进行康复训练。
表3 患者出院后康复方案
患者居家康复3个月后,完全脱离呼吸机,肌力明显恢复(图7)。
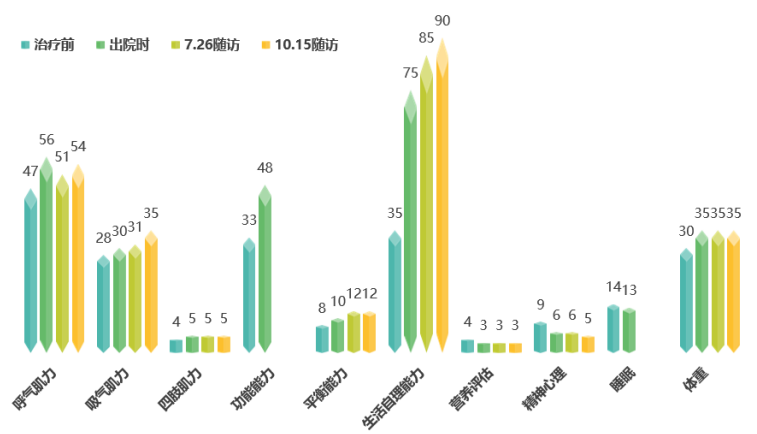
图7 门诊随访情况
六、小结
本例患者围绕高碳酸血症进行了一系列寻因筛查,最终明确患者高碳酸血症与肌营养不良有关。该病引起的低通气主要通过无创通气对症治疗,为进一步改善肌肉功能,我们指导患者进行了全面持久的康复训练,最终患者顺利出院,并脱离了呼吸机。整个诊治过程离不开多学科团队(包括医生、护理、呼吸治疗师、物理治疗师、营养师、心理医师)以及患者和家属的努力与配合。
作者简介
 后可发表评论
后可发表评论




友情链接
联系我们
 公众号
公众号
 客服微信
客服微信